Všetko o ženskej neplodnosti: od príznakov a príčin liečby
Byť matkou pre ženu je prirodzené, pretože príroda jej poskytla takú úlohu. Ale niektorí z fair sex čelia neschopnosti počať dieťa. V ktorých prípadoch hovoríme o ženskej neplodnosti, čo ju spôsobuje, ako liečiť rôzne formy porúch ženskej reprodukčnej funkcie - to všetko je opísané v článku.
Čo je to?
Neplodnosť žien je závažná psychologická a emocionálna trauma nielen pre samotnú ženu, ale aj pre jej partnera, pretože raz v nejakom páre je otázka o potrebe mať deti. Neplodnosť nemôže byť normálna, pretože ženské telo je navrhnuté takým spôsobom, aby všetko, čo je v ňom, bolo poskytnuté na nosenie a narodenie dieťaťa.
Veľmi často sa ženy zaujímajú o možnú neplodnosť po niekoľkých mesiacoch neúspešných pokusov o počatie dieťaťa. V lekárstve však existujú jasné parametre, podľa ktorých môže byť žena považovaná za neplodnú. O možnej neplodnosti hovoria, len ak pár nemôže počať dieťa na dva roky. V tomto prípade by muž a žena mali mať pravidelný sexuálny život, sexuálne kontakty by mali byť nechránené.
Priamo diagnóza „neplodnosti“ môže byť vykonaná až po dôkladnom vyšetrení. Musí prejsť oboma manželmi, pretože niekedy dôvod nedostatku detí spočíva nielen v črtách ženského tela. Len ak viete, že človek je úplne zdravý a môže mať deti, môžeme hovoriť o ženskej neplodnosti.
Ak je mužská neplodnosť založená hlavne na porušovaní zloženia alebo množstva spermií, ako aj na abnormalitách vas deferens, potom existuje podstatne viac typov ženskej neplodnosti. Ženské telo je zložitejšie a procesy, ktoré sa v ňom konajú každý mesiac, sú úžasné a mnohostranné. V každom štádiu fungovania reprodukčného systému ženy môže zlyhať, čo zabráni počatiu dieťaťa.
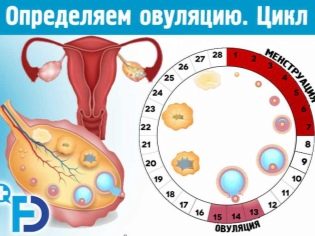
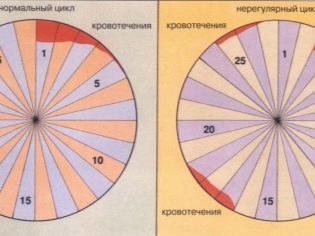
Človek plodný neustále, to znamená, že jeho schopnosť oplodniť takmer bezo zmeny v priebehu života. Žena je plodná len niekoľko dní v mesiaci a počet jej vajíčok, ktoré jej boli pridelené na celý život, je obmedzený, Keď pobehujú nízko, začína menopauza.
Zdravá žena môže otehotnieť dieťa len uprostred menštruačného cyklu: v deň ovulácie alebo počas dňa po ňom. Avšak spermie môžu čakať, až vajce opustí folikul. Preto sa dni od 11 do 12 až 15 až 16 dní menštruačného cyklu považujú za vhodné na počatie (so štandardným trvaním cyklu 28 dní). S pomerne dlhým cyklom sú dni, ktoré sú vhodné pre sexuálny kontakt, posunuté smerom k väčšiemu smeru, s kratšou dobou trvania - do menšieho.
Môžeme hovoriť o neplodnosti, ak žena vie s istotou obdobia ovulácie, monitoruje menštruačný cyklus, keď partneri vstupujú do nechráneného sexuálneho kontaktu v správny čas na počatie, ale nemôže dosiahnuť požadovaný výsledok. V tomto prípade je potrebné určiť typ a príčinu porušenia, aby bolo možné pochopiť, či sa s ním dá zaobchádzať a ako to urobiť.
typy
Neplodnosť u žien môže byť absolútna a relatívna.Absolútne v medicíne je porušenie spôsobené anatomickými znakmi orgánov reprodukčného systému (od narodenia nie sú žiadne vaječníky, nie je maternica, elektrónky). Keď sa takéto ochorenie nájde u dievčaťa, lekári zvyčajne nemôžu nič zmeniť - príroda sama o sebe neposkytuje takúto ženu, aby sa množila. Dokonca plastická chirurgia na implantáciu vaječníkov darcu alebo vytvorenie chýbajúcich skúmaviek zvyčajne nefungujú a sú stále experimentálne. Takáto neplodnosť je našťastie diagnostikovaná len zriedka. Vo väčšine prípadov je vrodená alebo genetická.
Relatívna neplodnosť je vždy spôsobená určitým faktorom alebo skupinou nepriaznivých faktorov v prítomnosti normálnych anatomických údajov. Vo väčšine prípadov s relatívnou neplodnosťou po vzniku a odstránení presnej príčiny sa lekárom podarí pomôcť žene stať sa matkou. Táto forma neplodnosti je prístupná korekcii.
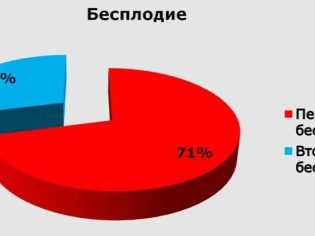
Okrem toho, neplodnosť v spravodlivom sexe môže byť primárna a sekundárna. Hovoria o primárnom v prípade, že žena má problémy s koncepciou prvorodeného dieťaťa, keď nemala žiadne tehotenstvo, vrátane tých, ktoré skončili potratmi a potratmi. Sekundárna neplodnosť je porušenie, ktoré nastane, ak žena mala tehotenstvo predtým, ale to skončilo neúspešne alebo narodenie dieťaťa.
Nedávno na celom svete došlo k výraznému nárastu sekundárnej ženskej neplodnosti - mnohé ženy, ktoré majú napríklad deti z prvého manželstva, nemôžu otehotnieť dieťa v druhom alebo treťom manželstve. Ani tí istí manželia nie vždy uspejú v počatí druhého dieťaťa. Každý takýto prípad vyžaduje podrobné zváženie, pretože dôvody nie sú vždy určené ultrazvukom alebo podľa údajov zo skúšok.
Niekedy je nedostatok plodnosti výsledkom hlbokej psychickej traumy, stresu, problémov emocionálnej úrovne.
Okrem toho existuje niekoľko typov neplodnosti spôsobených príčinami tohto stavu.
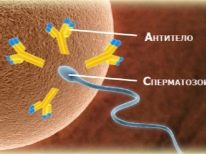
- imunologická, Takáto neplodnosť sa hovorí, ak ženské telo produkuje antispermové protilátky alebo protilátky proti embryu. V prvom prípade (s autoimunitnou neplodnosťou) sa koncepcia stáva nemožnou, pretože imunita ženy vrhá celú armádu protilátok na spermie a ničí ich dokonca na ceste do vaječnej bunky. V druhom prípade ide o chronický potrat. S koncepciou, ktorá sa odohrala, imunita ženy robí všetko, čo je v jej silách, aby sa zbavila dieťaťa, pretože je len polovica geneticky podobná materskému organizmu a druhá 50% v jeho genocode sú otcovské gény.
- Endokrinné. Je to pomerne bežný typ ženskej neplodnosti spojenej s hormonálnymi poruchami. Hovoríme tu nielen o porušovaní produkcie a vyváženosti pohlavných hormónov, ale aj o porušovaní štítnej žľazy, hypotalamu a hypofýzy, ako aj niekoľkých desiatok hormonálnych abnormalít.
- anovulačné, Aj u zdravej ženy sa ovulácia nestane každý mesiac. V niektorých prípadoch je však počet anovulačných cyklov prevládajúci alebo obvyklý. Ak žena nevyzrel a neopustí folikulové vajíčko, pripravené na oplodnenie, koncepcia sa nemôže uskutočniť.
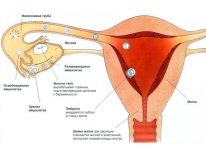
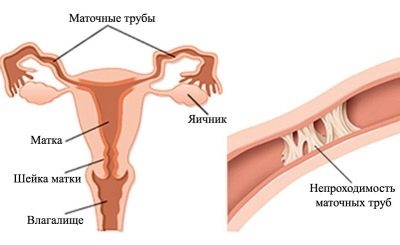
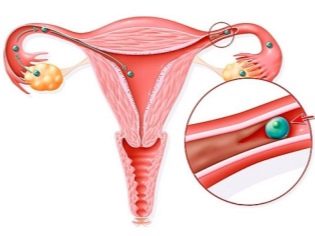
- Tuboperitoneal. Tento typ neplodnosti znamená porušenie priechodnosti vajíčkovodov. Po prvé, pohyblivé a malé spermie sa cez ne prechádzajú a po oplodnení oplodnené vajíčko zostúpi cez skúmavku, aby sa implantovalo do dutiny maternice.
Ak je priechodnosť potrubia rozbitá, koncepcia sa nesmie uskutočniť, alebo bunka vajíčka môže zomrieť na ceste do maternice. Aj v tomto prípade môže byť fixovaná v skúmavke a začne mimomaternicové tehotenstvo, ktoré je odsúdené na prerušenie.
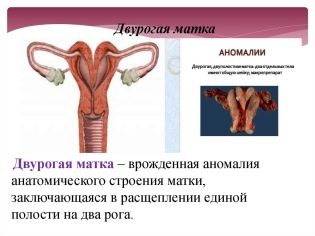
- Royal. Pri tomto type neplodnosti má žena vrodenú alebo získanú anomáliu štruktúry maternice. Medzi takéto anomálie patrí aj sedlová alebo dvojročná maternica, hypoplázia hlavného reprodukčného orgánu žien, ako aj niektoré získané anomálie: nádory, zmeny endometria po potrate a iné problémy. V tejto forme embryo nemá takmer žiadnu šancu konsolidovať sa v maternici, implantácia sa nevyskytuje.
- idiopatickej, Takáto neplodnosť je indikovaná v prípade, keď neexistujú žiadne objektívne dôvody pre zhoršenú fertilitu u žien podľa výsledkov vyšetrenia. Jej reprodukčné orgány sú v dokonalom poriadku, neexistuje žiadny imunologický faktor, všetko je v poriadku s hormonálnym pozadím, dochádza k ovulácii, ale koncepcia sa nevyskytuje. Toto je najzáhadnejšia forma patológie, pretože nikto presne nevie, čo s tým treba urobiť.
Často je psychologická neplodnosť „maskovaná“ týmto spôsobom a žena, ktorá podstúpi podrobné diagnostické vyšetrenie, počuje diagnózu „idiopatická neplodnosť“, pretože skutočný dôvod spočíva v psychike a emocionálnej nálade.
Vo väčšine prípadov sú ženám dominované také typy neplodnosti ako hormonálne, anovulačné, maternicové a tubiálne peritoneálne. Predstavujú až 80% všetkých prípadov. Často sa diagnostikujú typy neplodnosti zmiešané, napríklad hormonálne poruchy ako výsledok vedú k dysfunkcii vaječníkov a menštruačnému cyklu alebo anovulačným cyklom. V tomto prípade je neplodnosť považovaná za endokrinno-anovulačnú a hormonálna nerovnováha na pozadí súčasnej obštrukcie vajíčkovodov je endokrinno-tubálna forma neplodnosti.
Asi 30% všetkých prípadov neplodnosti sa vyskytuje vo variante formy maternice - endometrioidnej formy neplodnosti. Asi 7% prípadov je priradených k imunitnej neplodnosti a takmer 15% párov po vyšetrení je považovaných za úplne zdravé, to znamená, že neplodnosť v ich prípade má idiopatickú formu.
Pre úspešnú liečbu to nie je až tak typ neplodnosti, ktorý je dôležitý ako správne určenie jeho príčiny. Ak existuje niekoľko dôvodov, je dôležité určiť hlavný faktor, ktorý spustil kaskádu nežiaducich procesov a zmien v ženskom tele.
Príčiny a príznaky
Dôvody, pre ktoré môže byť poškodená ženská reprodukčná funkcia, dosť veľa.
hormóny
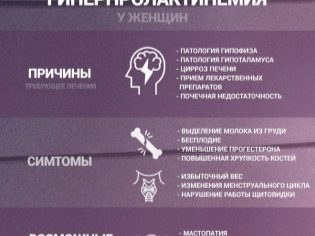
V prevažnej väčšine prípadov u žien s hormonálnou formou neplodnosti, zvýšená produkcia prolaktínu, rovnako ako problémy s pohlavím a tyrotropnými hormónmi, bránia počatiu. Takáto patológia sa môže vyvinúť v dôsledku poruchy pohlavných žliaz, štítnej žľazy, ako aj hypofýzy a hypotalamu.
Poruchy hypotalamus-hypofýza sa môžu vyvinúť ako dlhodobé účinky traumatického poranenia mozgu, poranení hrudníka a mozgových nádorov. V tomto prípade je zvýšená produkcia prolaktínu, ktorý potláča tvorbu hormónov stimulujúcich folikuly. V tele ženy sa vaječná bunka nevyvíja a nevyzrel, vaječníky strácajú svoju funkciu. Symptómy tohto stavu sú celkom charakteristické: žena sa stáva veľmi nepravidelnou a potom zriedkavou až do úplného vymiznutia, menštruácie.
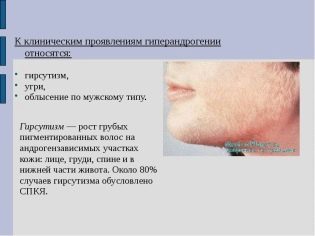
Hyperandrogenizmus môže tiež spôsobiť neplodnosť. Tento komplexný termín označuje nadmernú produkciu mužských pohlavných hormónov. Ich malé množstvo je veľmi dôležité pre normálne fungovanie ženského tela, ale prebytok naopak potláča reprodukčné funkcie. Mužské hormóny sú produkované kôrou nadobličiek a vaječníkov.
Príznaky takejto endokrinnej neplodnosti majú tiež veľmi charakteristický obraz: žena je obézna, jej vlasy rastú ako mužské (fúzy alebo dokonca brady, rast vlasov na hrudi alebo chrbte).Mesačne idú nepravidelne, niekedy sa môže objaviť krvácanie maternice uprostred cyklu, počas niekoľkých mesiacov môže chýbať menštruácia.
Ženy s ochorením štítnej žľazy môžu mať nielen ťažkosti s počatím, ale tiež riskujú, že sa dieťa neuvedie do stavu, v ktorom sa konalo. Navyše, s toxickým strumou výrazne zvyšuje pravdepodobnosť, že dieťa s vývojovými abnormalitami.
V rozpore s rovnováhou estrogénu a progesterónu, je často možné otehotnieť dieťa, ale je takmer nemožné ho vziať bez zásahu lekárov. Endokrinné poruchy v tele ženy často spôsobujú cirhózu pečene, závažných ochorení srdca a obličiek, ako aj rakovinu, tuberkulózu a hepatitídu.
Endokrinné neplodnosti náchylné ženy s veľkým počtom kíl a s nedostatkom telesnej hmotnosti. To je dôvod, prečo sú príliš tenké a príliš plné dámy častými pacientmi s reprodukčným pacientom.
Takmer vo všetkých hormonálnych poruchách si ženy všimnú taký jasný rozlišovací znak ako porušenie menštruačného cyklu. Mesačne môže začať s oneskorením týždeň alebo šesť mesiacov, môžu byť nadmerne hojné alebo veľmi vzácne. Každá druhá žena s endokrinnými poruchami nemá ovuláciu. Často medzi ďalšie príznaky sú napríklad uvoľňovanie mledziva z bradaviek, prekrvenie a bolesť v prsných žľazách, ťahanie bolesti a pocit ťažkosti v spodnej časti brucha a dolnej časti chrbta.
U žien môže nastať zvýšená akné, výskyt zvláštnych pigmentových škvŕn, vypadávanie vlasov. Strie sú tvorené na koži, krvný tlak je veľmi nestabilný, pred nástupom menštruácie žena zaznamenáva výrazné zhoršenie zdravia a závažné emocionálne „hojdanie“.
Ak dieťa nemôže byť počaté a žena si všíma takéto príznaky a príznaky, mala by byť vyšetrená gynekológom a endokrinológom, aby zistila, ktoré hormóny prevládajú a čo chýba na nápravu stavu.
Obštrukcia vajíčkovodov
Jedna nepriechodná trubica znižuje šance na počatie dieťaťa o 50%, ale v tomto prípade nehovorí o neplodnosti. Žena s bilaterálnou obštrukciou vajíčkovodov sa považuje za neplodnú. Zvyčajne porušenie lúmenu vajíčkovodov nie je samostatnou chorobou, ale pôsobí ako dôsledok iných chorôb.
Najčastejšie provokujúcim faktorom je zápal vo vaječníkoch. Rúry sa stávajú hustšími a nakoniec sa „držia spolu“. Prechodné ektopické tehotenstvo, zápal slepého čreva, infekčné ochorenia, vrátane ureaplazmy, chlamýdie sa môžu stať príčinou obštrukcie. Medzi bežné príčiny obštrukcie patria myómy, anamnéza potratov a abdominálna trauma, čo viedlo k ich deformácii.
Neplodnosť je preto diagnostikovaná u približne jednej zo štyroch žien, ktoré sa poradia s lekárom po niekoľkých rokoch neúspešného plánovania tehotenstva. Symptómy nemusia byť - hlavným znakom je absencia koncepcie. Ale sprievodné ochorenia, ktoré vedú k obštrukcii, majú zvyčajne klinické príznaky.
Keďže prevažujú zápalové a infekčné príčiny, žena môže venovať pozornosť vzniku bolesti v spodnej časti brucha a na bokoch, v dolnej časti chrbta, nezvyčajnému výtoku so žltým, nazelenalým, sivým a hnedým odtieňom a veľmi nepríjemnému zápachu, niekedy sprevádzanému svrbením. Počas pohlavného styku a počas menštruácie sa často pozoruje bolesť. Mesačne najčastejšie hojné.
Ak zistíte takéto príznaky a neprítomnosť požadovaného tehotenstva, musíte čo najskôr navštíviť gynekológa a prejsť testami na infekcie a mikroflóru. To umožní čas na identifikáciu zápalu a začatie liečby.
Často je to práve táto forma, ktorá sa vyskytuje medzi sekundárnymi prípadmi neplodnosti.Je spôsobená chirurgickým zákrokom na panvových orgánoch, prítomnosťou adhézií, ako aj zraneniami pri predchádzajúcich narodeniach.
Niekedy sa trubice, ktoré nemajú dostatočnú kontraktilnú schopnosť, to znamená, že nemôžu pomôcť vaječnej bunke presunúť sa do maternice, tiež nazývajú nepriechodné. Porušenie môže byť spôsobené genetickými príčinami a mikrobiálnym zápalom, ako aj niektorými hormonálnymi poruchami. Ak dievča malo zápal príveskov, keď bola ešte v puberte, potom sa pravdepodobnosť výskytu obštrukcie vajíčkovodov vo vyspelejšom veku zvýši o 60%.
Imunologické formy
Protilátky proti spermiám, ktoré produkujú ženskú imunitu, sa najčastejšie vyskytujú v hliene krčka maternice. Cervikálny faktor robí koncepciu takmer nemožnou, pretože spermie sú neutralizované skôr, ako vstúpi do dutiny maternice. Niekedy sú protilátky obsiahnuté vo vnútromaternicovej tekutine a v tomto prípade samčie zárodočné bunky nevstupujú do vajíčkovodov a nemôžu sa dostať k vajcu ani pri pravidelnej ovulácii.
Počas ovulácie u zdravej ženy sa produkuje dostatočné množstvo T-supresorov, ktoré potláčajú aktivitu antispermových protilátok. Môžu byť vyrábané vôbec, pretože spermie nie sú v žiadnom prípade bunky súvisiace s ženským telom. Pri imunitnej neplodnosti nie sú T-supresory dostatočne produkované alebo sa vôbec nevyrábajú a množstvo protilátok presahuje povolené normy.
Príčiny tejto formy neplodnosti sú dosť zložité a nie všetky sú plne pochopené. Najčastejšie sa patológia vyvíja v dôsledku kontaktu tela ženy so spermiami, ktorá má vysoký obsah leukocytov alebo bakteriálnej flóry. Lekári sa domnievajú, že častý análny a orálny sex zvyšuje pravdepodobnosť vzniku tejto formy neplodnosti, pretože s nimi spermie vstupujú do gastrointestinálneho traktu a spôsobujú určitú imunitnú reakciu.
Príčinou patológie môžu byť abnormálne pokusy o umelú insemináciu, koagulácia erózie krčka maternice, hormonálne zlyhanie, ktoré sa vyskytlo počas neúspešného pokusu IVF počas vzniku vnútromaternicového zariadenia.
Vo férovosti treba poznamenať, že imunitná neplodnosť sa vyskytuje u mužov s rovnakou frekvenciou a samotné spermie môžu obsahovať antispermové protilátky.
Symptómy imunologickej neplodnosti sa nestávajú. Partneri necítia ničivé mikroskopické procesy, ku ktorým dochádza po ejakulácii. Jediným znakom, ktorý naznačuje možnú autoimunitnú alebo imunitnú neplodnosť, je skutočnosť, že po dlhú dobu neexistuje žiadne tehotenstvo. U žien, menštruačný cyklus nie je rozbité, nie sú tam žiadne bolesti, neobvyklé výtoky, vyšetrenie neodhalí patológie na časti genitálnych a panvových orgánov, hormonálne hladiny sú v normálnom rozsahu.
Ak má žena poruchu imunitných faktorov na úrovni implantácie oplodneného vajíčka, môže si všimnúť mierne mesačné oneskorenia 5-7 dní, po ktorých začne hojnosť, než je obvyklé menštruácie. Tehotenstvo, ktoré však bolo, ale nebolo stanovené v maternici, zatiaľ čo ženy ani hádať, nájsť ďalšie vysvetlenie pre meškanie.
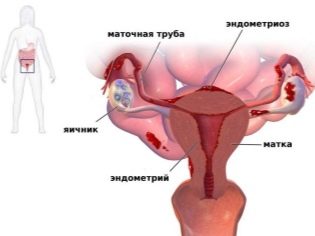
Patológia maternice
Vrodené abnormality maternice nie sú také bežné, ako sa môže zdať. Väčšina neplodnosti uterinného typu je získaná choroba a anomálie reprodukčného ženského orgánu.
Po prvé, potraty a lekárske škrabanie sa dostanú do popredia. Takéto zásahy narúšajú štruktúru vnútornej vrstvy maternice, ktorá je zodpovedná za úspešnú implantáciu a vývoj embrya. Po nich sa môže vyvinúť endometrióza, endometriálne polypy. Poruchy endometria tiež vedú k zvýšeným hladinám estrogénu v tele spravodlivého pohlavia.
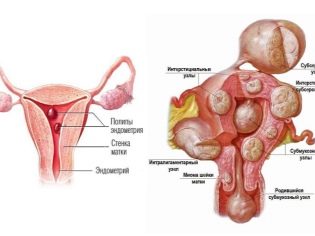
Každej piatej žene v reprodukčnom veku s faktorom neplodnosti maternice sa zabráni dostať myómové uzliny a každá sekunda je endometrióza. Synechia v maternici tiež vytvárajú mechanickú prekážku tehotenstva. Môžu sa tvoriť po potrate, endometritíde alebo genitálnej tuberkulóze. Tiež forma neplodnosti maternice je charakteristická pre ženy, ktoré boli dlhodobo chránené vnútromaternicovým zariadením.
Neúspešná kyretáž maternice alebo komplikovaná práca, po ktorej zostávajú časti placenty alebo kostné zvyšky plodu, sú tiež predpokladom pre rozvoj následnej sekundárnej neplodnosti. Cervikálny faktor - polypy a hypertrofia krčka maternice.
Symptómy, ako v prípade rúrok, nemusia byť, ak základné ochorenie neposkytuje jasný klinický obraz. Ak je maternica forma neplodnosti spojené s endometriózou, je možné, že sa objaví rozmazanie hnedastého výtoku v dňoch medzi pravidelnou menštruáciou. Ak neschopnosť otehotnieť dieťa je spojené s myómom, príznaky budú výraznejšie - zápcha, hojné a bolestivé obdobia. S menštruáciou synechiae a zriedkavosťou až do úplnej amenorey (absencia menštruácie).
Vzhľadom na pomerne vysokú prevalenciu tejto formy ženskej neplodnosti, gynekológ skontroluje stav maternice pacienta, ktorý na neho aplikoval ako prvý.
Psychosexuálne poruchy
Psychosexuálne poruchy sú najkontroverznejšími formami ženskej neplodnosti. Dôvodom nedostatku požadovaného tehotenstva môže byť neustály stres, konflikty pri práci, doma, nadmerné zaťaženie.
V poslednej dobe sa čoraz viac žien, ktoré nenájdu zrejmé zdravotné dôvody pre neplodnosť, odporúča kontaktovať psychoterapeuta alebo psychosomatistu. Pomôžu objaviť skryté dôvody, prečo ženské telo odmieta usilovať sa o materstvo.
Medzi psychologickými príčinami neprítomnosti tehotenstva sú najčastejšie negatívne skúsenosti z detstva: dievčatá, ktoré boli zneužívané matkami a otcami, obete incestu často nedokážu počať dieťa vo vedomom veku kvôli niektorým ťažkým blokom, ktoré tomu bránia. Tehotenstvo sa často nevyskytuje v páre, kde žena nemiluje a nechce manžela, aj keď sa sexuálne činy medzi nimi vyskytujú pravidelne.
Neistota žien v budúcnosti, ťažká finančná situácia, nedostatok bývania, pomoc od príbuzných sú tiež často dôvodom, prečo sa tehotenstvo nevyskytuje. Lekári v tomto prípade len pokrčiť ramenami - idiopatická neplodnosť, čo robiť je neznámy.
Dobrý psychoterapeut má v arzenáli mnoho spôsobov, ako identifikovať dôvody, pre ktoré sa žena zdráha mať deti. Ide o neochotu, o ktorej si sama nie je vedomá. Odborník na psychosomatiku môže pomôcť pochopiť minulosť, ako aj pohľad ženy na súčasnosť, budúcnosť, aby sa pomohla zbaviť sa negatívnych postojov.
Osobitná pozornosť by sa mala venovať psychologickej neplodnosti, ktorá sa vyvíja na pozadí obsedantnej túžby mať dieťa. Ak žena sústredí všetku svoju silu na túto úlohu, keď všetky jej myšlienky sú len o tom, či bolo možné počať dieťa tento mesiac, potom sa stresové hormóny postupne stávajú prirodzenými pre jej hormonálne pozadie a produkcia určitých pohlavných hormónov sa znižuje. Tehotenstvo sa nevyskytuje, pretože samotná žena ju svojimi skúsenosťami robí neplodnou.
Ak sa vám podarí upokojiť a prestať myslieť na koncepciu, potom sa všetko obnoví a žena spravidla otehotnie. Najbežnejším príkladom sú adoptované deti. Akonáhle je pár unavený z boja, prijatý a uznaný fakt idiopatickej neplodnosti, a rozhodol sa vziať dieťa z sirotinca alebo detského domova, prichádza určitý pokoj.Žena sa zameriava na ďalšie otázky a úlohy, starostlivosť o dieťa. Po niekoľkých menštruačných cykloch je celkom možné, že objaví tehotenstvo k jej veľkému prekvapeniu a prekvapeniu všetkých jej známych.
Psychologické dôvody absencie tehotenstva sa často vyvíjajú u žien, ktoré sa správajú ako muži: nosia pánske oblečenie, pracujú v mužských pozíciách, robia všetko samé a neustále sa usilujú o nadvládu a nezávislosť. Aj v psychosomatike je osobitný priestor venovaný otcovskému faktoru - častejšie dievčatá, ktoré vyrastajú v rodine so slabým otcom slabého charakteru, trpia poklesom plodnosti a schopností.
Ďalším pomerne častým dôvodom absencie tehotenstva je strach. Žena nemôže otehotnieť len preto, že je podvedome strach z pôrodnej bolesti, narodenia dieťaťa so zdravotným postihnutím, ako aj pohlavného styku počas tehotenstva.
Napätie je však adaptívny mechanizmus, vždy sa snaží dosiahnuť také zmeny v tele, aby mohli byť (telo) použité v jeho prospech. Ak má žena strach z pôrodu, stresové hormóny zablokujú pohlavné hormóny, aby zabránili otehotneniu. Ak existuje negatívna skúsenosť z minulosti, potom stres nedovolí vznik „zaujímavej“ situácie z toho dôvodu, že existuje strach z materstva a podvedomej túžby zabrániť mu.
diagnostika
V prípade neprítomnosti tehotenstva na rok alebo viac by mala žena určite kontaktovať lekára s gynekológom. Tento špecialista vypracuje podrobný dotazník, ktorý bude obsahovať sťažnosti ženy a jej pôrodníckej histórie. Nezabudnite svojmu lekárovi oznámiť trvanie posledných troch menštruačných cyklov, trvanie oneskorení, ak existujú, charakter menštruačného krvácania (hojnosť, uniformita, bolesť).
Žena musí byť informovaná o všetkých tehotenstvách, ktoré mala predtým ao ich výsledku. Ak existujú sťažnosti na akúkoľvek bolesť, nezvyčajný výtok, citlivosť v oblasti prsných žliaz, potom by ste o nich mali určite povedať lekárovi. Osobitnú pozornosť si zaslúži aj dedičný faktor. Ak má pacientova matka alebo babička gynekologické problémy, určite by sa im to malo povedať v úvodnom rozhovore.
Úloha diagnózy je oveľa jednoduchšia, ak žena poskytuje lekárovi výsledky partnerskej analýzy spermií - spermogram, ktorý odráža stav partnera v reprodukčnom zdraví. Potom bude oblasť vyhľadávania obmedzená na ženské telo.
Ďalšie kroky lekára spočívajú vo výbere metód kontroly ženy. Všetky metódy, ktoré sa používajú na diagnostiku ženskej neplodnosti, sú rozdelené na všeobecné a špeciálne. Bežné zahŕňajú stanovenie hmotnosti, výšky, krvného tlaku, stavu kože a vlasov, typu tela. Špeciálne metódy zahŕňajú inštrumentálne, laboratórne a funkčné testy.
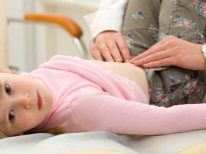
Pri gynekologickom vyšetrení bude lekár venovať pozornosť štruktúre a anatomickým charakteristikám pohlavných orgánov, maternice, krčka maternice, väzivového aparátu a tiež vyhodnotiť výtok z genitálneho traktu a odtrhnúť vaginálnu mikroflóru.
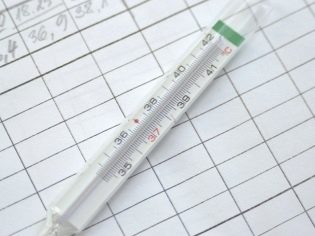
Žena môže byť poučená, aby začala merať bazálnu teplotu. Za týmto účelom, od prvého dňa po ukončení nasledujúcej menštruácie, je potrebné zistiť teplotu v konečníku ráno, bez toho, aby ste sa zobudili z postele. Žena by mala zapísať výsledky a rozoslať ich vo forme rozvrhu. O mesiac neskôr bude lekár schopný zhodnotiť menštruačný cyklus, pochopiť, ako fungujú vaječníky a či nastane ovulácia.
Cervikálny hlien podstúpi laboratórne štúdie, počas ktorých sa stanoví index v bodoch. Čím viac je výsledok normálny, tým viac sa hovorí, že ženský estrogén je v poriadku.Uskutočňuje sa aj štúdia, ktorá dostala názov postkoitálneho testu. Jej podstata spočíva v určení aktivity spermií nejaký čas po vstupe do genitálneho traktu. Táto metóda je nevyhnutná na vylúčenie imunologickej neplodnosti.
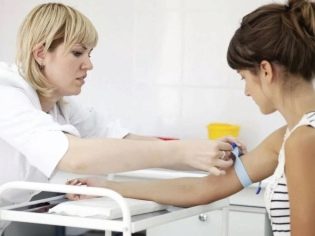
Najdôležitejšie pre diagnostiku ženskej neplodnosti sú hormonálne analýzy moču a krvi. Je dôležité, aby si žena uvedomila, že by sa nemala užívať po vyšetrení lekárom, po pohlavnom styku, skoro ráno, pretože sa mení hladina hormónov. Na určenie zvláštností práce kôry nadobličiek sa moč odovzdáva DHEA-C a 17-ketosteroidom. Túto analýzu môžete vykonať v ktorýkoľvek deň menštruačného cyklu.
Na 5. až 7. deň cyklu by ste mali urobiť krvný test na testosterón, prolaktín, kortizol. Zároveň je najlepšie analyzovať hormóny štítnej žľazy (T3, T4, TSH).
V dňoch 20-22 cyklu (treba počítať od prvého dňa menštruácie), môžete urobiť analýzu koncentrácie progesterónu v krvi. Táto štúdia poskytne príležitosť pochopiť, či došlo k ovulácii, ako aj to, či hladiny progesterónu sú dostatočné na podporu tehotenstva, ak sa vyskytli.
Keď má žena menštruačný cyklus, odporúča sa vždy krvné testy na LH, FSH, estradiol.
Medzi hormonálnymi testami môže byť predpísaný progesterónový alebo estrogén-progestínový test, ako aj test klomifénu alebo test s dexametazónom. Podstata takýchto testov je redukovaná na jednoduchý klinický experiment. Žene sa injekčne podá určitá hormonálna látka a prostredníctvom laboratórnych testov jej krvi a moču sleduje zmeny v jej tele.
Je to povinné pre všetky ženy, ktoré majú ťažkosti s prirodzeným poňatím, sú predpísané testy na takéto infekcie, ako sú chlamýdie, toxoplazmóza, rubeola, cytomegalovírusová infekcia, kvapavka, trichomoniáza a genitálny herpes. Kauzálny agens týchto chorôb vážne ovplyvňuje reprodukčné funkcie a žena sama o sebe nemusí ani podozrenie, že má cytomegalovírus alebo mykoplazmózu.
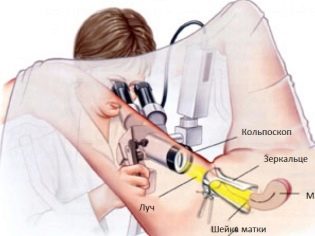
Vyžaduje sa rádiografia panvy, ako aj kolposkopia, ktorá umožňuje vyšetrenie stavu a štruktúry krčka maternice. Ak sa v krčku maternice objaví zápalový proces, určite zistíte jeho skutočnú príčinu a patogén.
Všetky ženy majú predpísaný vaginálny ultrazvuk na posúdenie veľkosti maternice, vaječníkov, prítomnosti skúmaviek. Ak sa v tomto prípade zistí maternicový typ neplodnosti, pacient bude požiadaný, aby podstúpil RTG hrudníka a vykonal tuberkulínové testy na vylúčenie tuberkulózy.
Metóda informatívneho výskumu je hysterosalpingografia. Jedná sa o röntgen maternice a jej prívesky, ktorý vám umožňuje vidieť nádory, uzliny, ako aj obštrukciu vajíčkovodov, ktoré zvyčajne nie je možné vidieť na ultrazvuku. Žena, ktorej lekár má podozrenie na nedostatok plodnosti v dôsledku stavu endometria, môže byť diagnostikovaná kyretážou. Vzorka endometria po odoslaní na histologické vyšetrenie.
Niekedy je potrebná chirurgická diagnostika - diagnostická laparoskopia alebo hysteroskopia. Hysteroskopia bola nedávno zavedená do národného štandardného vyšetrenia ženskej neplodnosti. V rámci tohto postupu sa do maternice zavádza malá hysteroskopická kamera, ktorá ukazuje stav maternice, krčka maternice. Táto štúdia sa vykonáva v nemocnici v celkovej anestézii.
Diagnostická laparoskopia sa vykonáva na štúdium vajcovodov, vaječníkov. Na tento účel sa urobí malý rez v prednej brušnej stene, cez ktorú sa vloží laparoskop. Obraz interných procesov a funkcií sa prenáša na obrazovku v reálnom čase. Táto metóda je veľmi populárna v prípadoch podozrenia na mimomaternicové tehotenstvo, obštrukciu vajíčkovodov, adhézie v panve a cysty vaječníkov.Procedúra prebieha aj v celkovej anestézii v nemocničnom prostredí.
Strach z chirurgickej diagnostiky neplodnosti nestojí za to. Zvyčajne môže žena opustiť nemocnicu 2-3 dni po zákroku a ísť domov. Hodnota informácií získaných ako výsledok prieskumu je ťažké porovnať s inými výskumnými metódami - je to nesmierne vyššia.
Po určení príčiny alebo zložitých príčin lekár predpíše liečbu a vyhodnotí prognózu.
liečba
Liečba začína ihneď po zistení príčiny. V prvom rade je potrebné odstrániť príčinu. Ak je to zápal, žena má predpísaný priebeh protizápalových liekov, antibiotík - to všetko závisí od typu a miesta zápalového procesu. Ak hormonálne poruchy spôsobujú hormonálnu liečbu. Keď je neplodnosť spojená s anovuláciou, lieky sú predpísané na stimuláciu ovulácie v dávkach, ktoré priamo závisia od stupňa a typu poruchy.
Ak je lieková terapia nepraktická, napríklad pri polypoch, žena podstúpi chirurgický zákrok, ktorý pomôže odstrániť príčinu nedostatku plodnosti. Po procese obnovy bude môcť pacient začať plánovať tehotenstvo. Ak príčinu neplodnosti nemožno odstrániť a korigovať liekmi alebo skalpelom, odporúča sa, aby žena mala metódy asistovanej reprodukčnej medicíny - IVF.
S obezitou sa ženám odporúča, aby začali strácať na váhe - pokles iba 5% telesnej hmotnosti zvyšuje pravdepodobnosť počatia prirodzene niekoľkokrát. Ženy, ktoré neidentifikovali patológiu, sa odporúča navštíviť psychoterapeuta alebo psychosomatu. Kurz hypnoterapie, fyzioterapie a užívanie vitamínov a sedatív môže úplne eliminovať psychogénnu príčinu neplodnosti.
Keď je dôvodom absencie tehotenstva v rozpore s ovuláciou, je predpísaná stimulácia, ktorá sa vykonáva pod kontrolou ultrazvuku, takže lekári môžu monitorovať proces dozrievania folikulov. 70% žien tejto liečby pomáha stať sa matkami. Ak je neplodnosť spôsobená poklesom plodnosti súvisiacim s vekom (žena sa chce stať matkou vo veku 40 rokov, ale nepracuje), vykonáva sa aj intenzívna hormonálna terapia.
V prípade, že dôvodom je obštrukcia rúrok, vykonáva sa laparoskopická operácia. To vám umožní obnoviť lumen vajcovodov v asi 40% prípadov. Pre iné ženy, vrátane tých s zanedbávanými, dlhodobými formami tubulárnej obštrukcie, sa odporúča IVF.
Operácie neplodnosti maternice sú hlavne kozmetické a rekonštrukčné. Účinnosť takejto liečby je asi 20%, to znamená, že každý piaty pacient po ukončení operácie otehotnie. V niektorých prípadoch (napríklad v prípade neprítomnosti maternice alebo jej hrubej abnormality) môže znášať a porodiť dieťa len náhradná matka.
Pri endometrióze sú postihnuté oblasti epitelu chirurgicky kauterizované a každá tretia neplodná žena s takouto diagnózou môže po ukončení liečby otehotnieť.
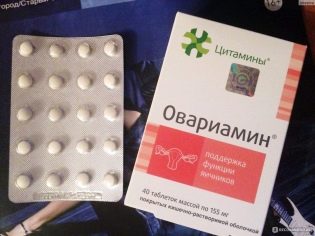
Docela často stačí, aby ženské pohlavie viedlo k všeobecnej konzervatívnej liečbe, ktorá zlepšuje kvalitu vajíčok a pomáha normalizovať menštruačný cyklus. Takéto lieky a potravinové doplnky ako Ovariamin, Vasalamin a Inositol, ktoré sa tiež nazývajú „vitamín mladosti“, sa zvyčajne predpisujú. Počas zápalových a adhezívnych procesov sú veľmi populárne sviečky Longidasa a injekčná medicína Laennec, ktorá sa vyrába na báze recyklovaného placentárneho tkaniva.
Žena sa odporúča vitamíny a vitamínové komplexy bohaté na vitamíny A, E, D, rovnako ako kyselina listová a horčík. Ľudové lieky ponúkajú odvar z trávy bóru maternice, rovnako ako harmanček a šalvia. Je dôležité jesť správne a sledovať váhu a pitný režim.
Ak pilulky, výstrely a iné lieky nepomôžu, lekári môžu odporučiť umelé oplodnenie. Indikácie:
- nedostatok účinku chirurgickej alebo konzervatívnej liečby;
- prítomnosť bilaterálnej prekážky potrubia;
- endokrinná sterilita, ktorú nemožno korigovať hormónmi („Proginova“, „Progesterón“, „HCG“, nefungujú pri niekoľkých liečebných cykloch);
- vyčerpané vaječníky;
- akákoľvek patológia, pri ktorej je prirodzené tehotenstvo fyzicky nemožné;
- nedostatok rúrok;
- niektoré formy neplodnosti maternice.
Umelé oplodnenie
S metódami asistovanej reprodukcie sa možno zaoberať rôznymi spôsobmi, ale faktom zostáva, že sú niekedy jedinou cestou, ako spoznať radosť z materstva. Ak lekár ponúka IO, nemali by ste odmietnuť. Môže sa vykonávať rôznymi spôsobmi. Niektoré ženy majú dostatok intrauterinnej inseminácie. Spermie manžela alebo darcu sa vložia do maternice Takéto metódy sú dobré pre imunitný cervikálny alebo cervikálny faktor: spermie prechádzajú „nebezpečnou“ oblasťou a okamžite, vďaka úsiliu lekárov, vstupujú do dutiny maternice.
IVF metóda zahŕňa odstránenie ženského vajíčka a oplodnenie v laboratóriu. Potom sa oplodnené vajíčka umiestnia do dutiny maternice. Žena dostáva potrebnú hormonálnu liečbu, aby sa embryá zakorenili a vyvíjali.
ICSI je metóda, ktorou spermie vstupujú do vaječnej bunky tenkou ihlou. Pre oplodnenie vyberte len tie najlepšie a zdravé spermie. Potom sa oplodnené vajíčko zasadí do maternice. Darcovské vajíčka môžu byť tiež použité na umelú insemináciu, ak ich vlastné ženy nevyzrievajú a darcovské embryo môže byť tiež znovu vysadené.
V extrémnom prípade je náhrada materstva a postoje voči nemu v spoločnosti sa menia k lepšiemu s každým ďalším rokom.
prevencia
Prevencia ženskej neplodnosti by sa mala začať venovať detstvu. Pri nepríjemných zápalových ochoreniach v detstve a dospievaní bude dievča chránené pred intímnou hygienou, ako aj pochopenie, že budúca žena by nemala byť podchladená a sedieť na studených povrchoch, zdvíhať veľké váhy. Dievča z detstva by malo pochopiť, že je dôležité chrániť sa pred chrípkou a šarlatovou horúčkou, osýpkami a záškrtom, pretože tieto ochorenia môžu v budúcnosti komplikovať gynekologické problémy. Mala by sa vyhnúť zraneniam hlavy, zraneniam brucha a hrudníka.
Osobitná pozornosť by sa mala venovať dcéram, ktoré sa zúčastnili na prieskume matiek, ktorých mesačníky začali príliš skoro alebo príliš neskoro. Včasný vek je až 10 rokov a neskorý - po 16 rokoch. Tieto dievčatá majú zvýšené riziko vzniku primárnej alebo sekundárnej neplodnosti.
Pre adolescentov sú diéty nebezpečné: spolu s extra kilá idú a zásoby ženských pohlavných hormónov. Nežiaduci a skorý nástup sexuálnej aktivity. Fyziologicky je dievča pre ňu pripravené len do dospelosti, a nie na 14, 15 alebo 17 rokov. Včasný sexuálny život môže spôsobiť „nesúlad“ všetkých systémov a spojení v reprodukčnej funkcii.
Mladá a zrelá žena by si mala byť vedomá nebezpečenstva a nebezpečenstva potratu (vrátane liekov), pokročilých zápalových procesov, ktoré neboli dlhodobo liečené. Žena, ktorá plánuje stať sa matkou, by mala sledovať jej hmotnosť, vyhnúť sa vyčerpaniu a obezite, jesť vyváženú a správnu stravu. Žena by sa nemala zapájať do alkoholu, fajčenia a drog - to je správna cesta k radom neplodných.
Nerozlišujúci sexuálny život, sexuálne prenosné infekcie, nesprávna hormonálna antikoncepcia a iné prostriedky, ktoré nie sú schválené lekárom, môžu viesť k rozvoju neplodnosti.Pravdepodobnosť, že sa neskôr vyskytnú problémy s koncepciou dieťaťa, je vyššia u žien, ktoré sa často venujú chemickým látkam a majú sex počas menštruácie.
recenzia
Podľa posudkov žien, ktoré odišli na tematické fóra, liečba neplodnosti zaberá veľa času. V procese terapie je dôležité nestratiť nádej a nie zúfalstvo. Naopak, čím rýchlejšie sa žena môže dostať do poriadku seba-úcty, a čím skôr prestane cítiť horšie, tým účinnejšie bude liečba predpísaná lekárom.
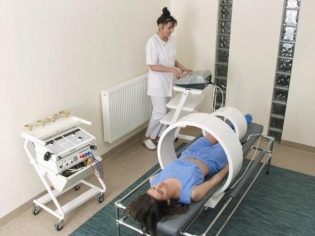
Ženy považujú gynekologickú masáž a fyzioterapiu za účinnú. Či lekár zistí, či sa dá použiť, pretože tieto postupy majú tiež svoje kontraindikácie.
Neplodnosť je najťažšie liečiteľná po kvapavke, chlamýdiách a iných infekciách. Ženy musia podstúpiť niekoľko liečebných procedúr a nie sú vždy účinné. Podľa štatistík je neplodnosť úspešne liečená asi u 80% žien.
Pre príčiny a liečbu ženskej neplodnosti pozri nasledujúce video.