Pankreatitída u detí: od príznakov až po liečbu
Detská pankreatitída je pomerne bežná diagnóza, najmä u detí s určitými zažívacími problémami. Choroba môže byť veľmi nebezpečná, ak sa dieťaťu nepodarí včas liečiť, a preto je úlohou nielen lekárov, ale aj rodičov včas odhaliť patológiu.
O chorobe
O prítomnosti pankreasu v našom tele často začíname hádať len vtedy, keď náhle „zlyhá“. Výnimkou nie je detská pankreatitída, ktorá často začína bez príznakov alebo „masiek“ šikovne pri najrôznejších chorobách zažívacieho traktu.
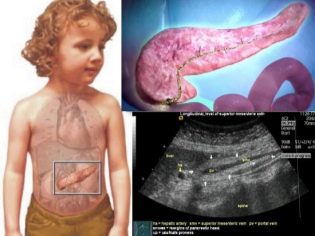
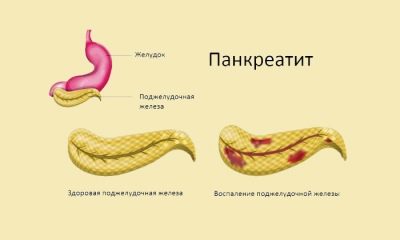
Pankreatitída je zápalový proces v tkanivách pankreasu. Nachádza sa vedľa žalúdka. Žalúdok berie jedlo, v ňom prechádza primárnym rozpadom, po ktorom potrava vstúpi do tenkého čreva, a to je miesto, kde sú potrebné tráviace enzýmy, ktoré okrem inzulínu produkujú pankreas. Svoj produkt vylučuje do dvanástnika. Ale takto funguje zdravá žľaza.
V zapálených pankreatických enzýmoch sa produkujú normálne, ale aktivujú sa skôr, ako idú tam, kde sú potrebné na správne trávenie. To len zvyšuje zápalový proces, pretože žľaza sa v skutočnosti začína tráviť. Postupne sa poškodzujú tkanivá žliaz, horšie sa vyrovnávajú s úlohou výroby enzýmov a vyvíja sa nedostatok enzýmov. V závažných prípadoch začínajú nekrotické zmeny v žľaze - pankreatonekróza, pri ktorej sú predpovede veľmi sklamaním. V mnohých prípadoch končí smrťou.
Pankreatitída sa vyskytuje u detí v približne 15-25% prípadov, ak berieme ako základ skupinu citlivú na ochorenia gastrointestinálneho traktu.
Veľmi často sa začiatočná pankreatitída nepozoruje. Rodičia liečia úplne iné ochorenia, symptómy pripomínajúce zápal pankreasu, napríklad dysbiózu alebo gastritídu.
Klasifikácia a druhy
Lekári používajú na určenie typu pankreatitídy rôzne systémy klasifikácie. Prvý sa objavil v polovici minulého storočia, ale pripisoval zápal pankreasu iba alkoholikom. Keď bolo jasné, že deti a dospelí, ktorí nepijú alkohol, trpia touto chorobou, bola vytvorená univerzálna klasifikácia, ktorú v roku 2007 doplnili nemeckí vedci.
Dnes sú teda všetky prípady zápalu pankreasu rozdelené na:
- akútnej pankreatitídy;
- opakujúce sa akútne;
- chronická;
- chronické v akútnom štádiu.
Aby sme lepšie pochopili podstatu tejto separácie, mali by sme vedieť, že proces, ktorý sa práve objavil so všetkými jeho charakteristickými príznakmi, sa nazýva akútny. Ak sa choroba opakuje ešte pred uplynutím pol roka od momentu akútnej pankreatitídy, hovorí o opakovanom akútnom ochorení. Ak uplynulo viac ako pol roka, lekári diagnostikujú chronickú pankreatitídu v akútnom štádiu.
V závislosti od toho, ako je pankreas ovplyvnený, ak sa v jeho tkanivách začali deštruktívne procesy, určte:
- edematózna pankreatitída (žľaza je edematózna, ale poškodené sú len jednotlivé bunky, nie sú žiadne veľké nekrotické oblasti);
- deštruktívne (existujú nekrotické ohniská).
Špecifikujúc podmienku, lekári špecifikujú, malé, priemerné alebo veľké centrá nekrózy sú prítomné.Je pozoruhodné, že lekári zvyčajne nepoužívajú termín „pankreatonekróza“. Prevádzkujú ich hlavne patológovia na opis príčin smrti.
V priebehu ochorenia existuje niekoľko fáz:
- enzymatické štádium - trvá až 4-5 dní;
- reaktívne obdobie - začína o 5-6 dní a končí o 14 dní;
- konfiškácia - začína od 15. dňa nástupu ochorenia;
- štádiu výsledku - Trvá asi šesť mesiacov po nástupe ochorenia.
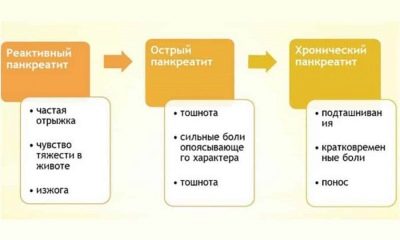
Detská pankreatitída, ak je akútna, je zvyčajne sprevádzaná zápalom a opuchom žľazy. V najzávažnejších prípadoch sa vyskytujú hemoragické príznaky - krvácanie. Ale v detstve je akútna pankreatitída vo svojej čistej forme veľmi zriedkavá. V 90% prípadov je chronické ochorenie zaznamenané u detí a často je skryté.
Zvláštnosť detského veku je dôkazom diagnózy: Ak je dieťaťu diagnostikovaná reaktívna pankreatitída, lekári ho považujú za reakciu pankreasu na rôzne patologické procesy v gastrointestinálnom trakte a takéto ochorenie je reverzibilné pri správnej a včasnej liečbe.
Ak sa neliečená reaktívna pankreatitída u detí môže zmeniť na skutočnú, v ktorej začne ničiť tkanivá žľazy.
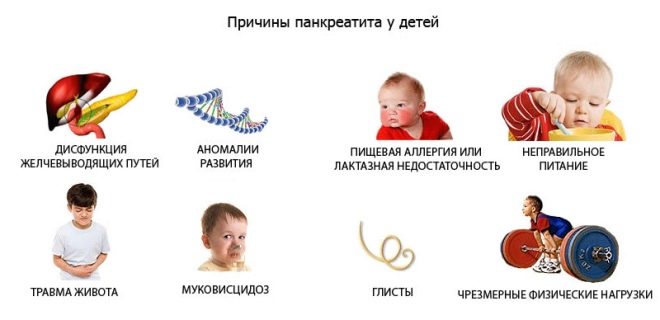
dôvody
Pankreas dieťaťa môže reagovať so zápalom a opuchom mnohých nepriaznivých faktorov, ale potom sa jeho vlastné enzýmy, ktoré sa začínajú aktivovať v čase predčasne priamo v žľaze, stávajú príčinou zvýšenia zápalového procesu. Zároveň trpia nielen glandulárne tkanivá, ale aj celé telo, pretože produkty rozpadu buniek tkanív začínajú prúdiť do krvného obehu, a to je dôvod pre intoxikáciu v akútnej forme ochorenia. Môže to byť pankreatitída so salmonelózou alebo akútna infekcia herpes vírusom, enterovírusom (črevná infekcia).
Rodičia nie vždy pripisujú význam príznakom akútnej pankreatitídy a potom sa ochorenie môže zmeniť na chronické. Exacerbácie sa objavia, keď na telo dieťaťa pôsobí množstvo situácií a faktorov:
- otrava jedlom;
- akékoľvek vírusové ochorenie;
- plesňové infekcie;
- potravinové alergie;
- prejedanie alebo podvýživa;
- stres, úzkosť.
Predpokladá sa, že hlavnou príčinou zápalového procesu v žľaze je porušenie odtoku sekrétov, ktoré produkuje. Exkrečné kanály sa môžu začať horšie vyrovnávať so svojimi funkciami po tupej abdominálnej traume, na pozadí parazitických ochorení u detí (najmä opisthorchiasis a prítomnosti ascaris) v prítomnosti rôznych ochorení tráviaceho systému (gastritída, gastroduodenitída, hepatitída, ochorenie žlčníka).
Žľaza môže začať produkovať prebytok množstva enzýmov, ktoré sa jednoducho nedajú úplne odstrániť do dvanástnika, v takýchto prípadoch:
- dieťa je nesprávne - je tu veľa mastných, korenistých, hranolkov, rýchleho občerstvenia, vypije veľa sódy, nepravidelne, prejedá sa;
- dieťa utrpelo ťažkú otravu;
- dieťa je alergické na potraviny alebo lieky (kortikosteroidné hormóny, antibiotiká, sulfónamidy, cytotoxické lieky, niektoré nesteroidné protizápalové lieky sú obzvlášť nebezpečné pre pankreas detí);
- dieťa má diagnostikovanú obezitu;
- Je potvrdená nadmerná funkcia štítnej žľazy.
Často sa u detí, ktoré mali mumps (mumps) a úplavicu, vyvinie pankreatitída.
Známky
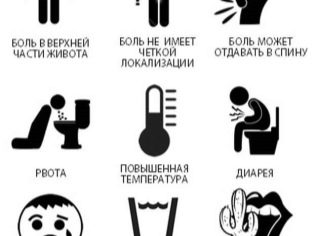
Akútny záchvat pankreatitídy môže byť rozpoznaný silnou bolesťou v žalúdku. Náhle sa rozvíja a dáva skôr výrazné nepríjemnosti. Deti vo veku vedomia (5-6 rokov, 7-8 rokov a staršie) môžu dobre popísať svoje pocity a presne určiť, kde to bolí. U detí sa prejavuje záchvat bolesti silný výkrik a tlačenie nôh do žalúdka, v súvislosti s ktorými matky často zamieňajú zápal pankreasu s črevnou kolikou.
Bolesť u dieťaťa je sústredená hlavne v hornej časti bruchamnohí si to sťažujú mierne "dáva" na pravej strane tela. Akútny útok zvláštny zvracanie, v jej rodičoch ľahko rozlíšiť nečistôt žlče. Po záchvate neexistuje žiadna úľava. začne sa znova cítiť zle. Teplota sa často zvyšuje.
Je dôležité venovať pozornosť farbe moču a výkalov. Ak je hlava pankreasu zapálená a zväčšuje sa jej veľkosť, dieťa sa môže vyvinúť mechanická žltá - výtok žlče je narušený, v súvislosti s ktorým jeho farbiace pigmenty vstupujú do krvi. Koža sa stáva bielo, biele oči, farba moču je tmavá a stolica sa naopak stáva svetlou, takmer bielou.
Keď sú popísané príznaky akútnej pankreatitídy, je dôležité zavolať sanitku. Vo väčšine prípadov sa však pankreatitída u detí vyskytuje v miernejších formách a vek tiež zohráva určitú úlohu: čím mladšie je dieťa, tým menej viditeľné sú príznaky ochorenia pankreasu.
Pozornosť by sa mala venovať symptómom ako napr plynatosť, nadúvanie, opakovaná nevoľnosť a vracanie, stratená stolica, strata chuti do jedla. Teplota je zvyčajne vnútri 37,0 stupňov a trochu vyššie dieťa vyzerá bledý, sucho v ústach.
Chronické ochorenie pankreasu je výrazne sprevádzané silné bolestivé útoky. Z času na čas sa dieťa zvyčajne sťažuje na bolesť bolesti v žalúdku, ktoré sa môžu zvýšiť, ak v predvečer dieťaťa jedli niečo tuku alebo pili sódu, rovnako ako v období emocionálneho a psychologického stresu, silná fyzická námaha. Takéto bolestivé útoky sú tiež krátke - od hodiny až po niekoľko dní.
Deti s chronickým patologickým procesom v pankrease sú náchylné na pálenie záhy znížená chuť do jedla, často pociťujú nevoľnosť, najmä po jedle, často trpia nestabilnou defekáciou - zápcha je nahradená hnačkou a naopak.
Symptómy komplikácií sa môžu postupne rozvíjať - dieťa začne schudnúť, vyvinie pleurózu alebo cukrovku.
Ako diagnostikovať?
Vlastná diagnostika nestojí za to. Ak sa objavia vyššie uvedené znaky, stojí za to navštíviť lekára, ktorý sa podrobí podrobnej prehliadke. Lekár bude mať podozrenie na príznaky pankreatitídy u dieťaťa pri palpácii epigastrickej oblasti, najmä ak je pankreas opuchnutý a zväčšený. Diagnóza však nie je len kombináciou symptómov a manuálneho výskumu. Dôležitú úlohu zohráva laboratórna diagnostika.
Ak má dieťa akútnu pankreatitídu, potom veľký počet bielych krviniek, vysoké hodnoty ESR sú stanovené v krvi. Presnejšie informácie poskytuje biochemický krvný test - môže určiť zvýšenú aktivitu enzýmov pankreasu, ako aj vysoký obsah glukózy v krvnom sére. Prítomnosť určitých pankreatických enzýmov je tiež stanovená vo výkaloch.
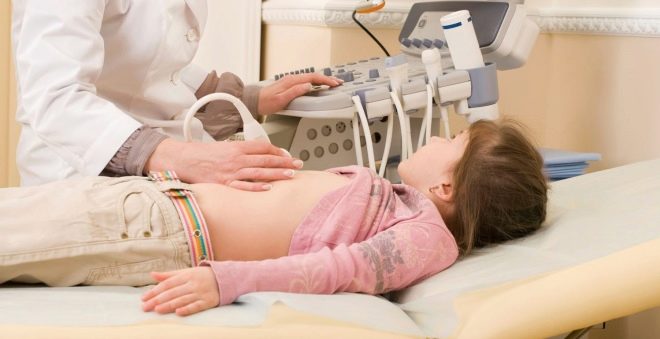
Dieťa robí ultrazvukové vyšetrenie pankreasu, žalúdka, žlčníka. Ultrazvuk poskytuje príležitosť zistiť, či sa žľaza zväčšuje, či sa vyskytuje opuch, zmena tvaru alebo oblasti nekrotických lézií. V prípade potreby sa môže odporučiť počítačová tomografia brušných orgánov alebo MRI.
Po návšteve lekára s charakteristickými ťažkosťami je veľmi dôležité, aby mohol získať čo najviac laboratórnych a inštrumentálnych informácií na rozlíšenie pankreatitídy od žalúdočných vredov, akútnej cholecystitídy, renálnej koliky, črevnej obštrukcie a apendicitídy.
Ako sa liečiť?
Ako liečiť akútne alebo chronické zápal pankreasuzávisí od toho, aké veľké sú lézie žľazy, či sú komplikácie. V každom prípade, v prípade akútnej choroby a exacerbácie chronickej, je dôležité vytvoriť podmienky tak, aby žľaza bola vo funkčnom odpočinku, to znamená, že terapeutický pôst je predpísaný na niekoľko dní, až do útoku ustúpi.
Akútna pankreatitída vyžaduje dieťa v nemocnici (do 3-4 rokov - s rodičom). Baby sa odporúča posteľ odpočinku a nedostatok jedla, nemôžete kŕmiť nič. Môžete piť minerálnu vodu, ktorej zloženie je zásadité. Dieťaťu sa podáva roztok glukózy, hemodez, enzýmové prípravky. Po 2-3 dňoch je predpísaná terapeutická diéta, pri ktorej pankreas nebude produkovať príliš veľa enzýmov.
Táto výživa znamená úplný zákaz mastných a vyprážaných jedál, koncentrovaných mäsových vývarov, bravčového mäsa, bravčovej masti, drobov, všetkých údených, údenín, údenín, olejových rýb, konzerv, nakladaných, omáčok, vajec, korenín, cibule, cesnaku, fazule, špenátu, banánov , granátové jablko, hrozno, sladkosti, kakao a šumivé nápoje, sladké pečivo. Detské menu pripomína menu gastritídy, zahŕňa zeleninové dusené mäso, zemiakovú kašu, zemiakovú kašu, zeleninové polievky, varené a pečené mäso, hydinu a ryby. Z minerálnych vôd sa uprednostňujú Yessentuki (č. 4.17) a Narzan.
Ak má dieťa chronickú pankreatitídu, anestézia sa považuje za hlavnú taktiku liečby. Ďalej je dôležité plánovať výživu dieťaťa tak, aby boli vylúčené opakované exacerbácie.
V čase rehabilitácie po útoku môže lekár predpísať lieky. pankreatické enzýmy (Pancreatin, Creon) - tieto lieky prispejú k zažívacím procesom, pričom mierne zaťažia samotnú pankreas. Je dôležité sledovať režim dňa, výživu. Liečba je možná doma.
Presný zoznam liekov, ktoré lekár môže predpísať malému pacientovi, oznámi lekár sám po vyšetrení, pretože sa podávajú aj iné lieky na odstránenie súvisiacich príznakov a patológií: používajú sa antibiotiká, hormonálne lieky a antispasmodiká. Režim je tiež individuálny.
V ťažkých prípadoch, keď konzervatívna liečba nepomôže a deštruktívne zmeny v žľaze postupujú podľa klinických odporúčaní, možno vykonať chirurgickú liečbu - resekciu žľazy, nekrotómiu, odstránenie a odvodnenie abscesu žliaz.
predpovede
Mnohí vedci venovali svoje monografie pankreatitíde, ale ani v nich nenájdete množstvo informácií o predikcii - toto je veľmi individuálne ochorenie. Všeobecne možno konštatovať, že mierne formy akútnej reaktívnej pankreatitídy u detí majú pomerne priaznivé projekcieak, samozrejme, rodičia a lekári okamžite poskytli dieťaťu potrebnú pomoc a liečbu. Mierne horšie ako prognóza hemoragickej a hnisavej formy ochorenia. Pri nekróze pankreasu je pravdepodobnosť úmrtia vysoká.
V chronickej forme detského pankreatického ochorenia je ťažké predpovedať - všetko závisí od toho, ako často a ako závažná je choroba.
Ak sa dieťa správne stravuje, vedie zdravý životný štýl, pravidelne sa podrobuje preventívnej liečbe, aby sa zabránilo relapsu, dostáva potrebnú kúpeľnú liečbu, ktorú potrebuje, potom sa predpovede hodnotia ako celkom priaznivé.
Stanovisko Dr. Komarovského
Renomovaný pediater Jevgenij Komarovsky tvrdí, že pankreatitída je choroba zlého životného štýlu a je vždy ľahšie predchádzať jej vyliečeniu (pokiaľ nejde o dedičnú formu ochorenia). Na prevenciu tejto choroby lekár navrhuje niekoľko opatrení.
- Neprekrmujte dieťa, nenútite ho zjesť všetko na omrvinky - to je miesto, kde sa začínajú formovať nesprávne stravovacie návyky.
- Dbajte na to, aby výrobky na stole dieťaťa boli tepelne ošetrené pomerne dobre, aby mali platnú trvanlivosť.
- Od útleho veku učte svoje dieťa k mobilite a aktivite. Ležiaci životný štýl, lenivosť a neustále sledovanie karikatúr v kombinácii s čipmi alebo hamburgery môže viesť k obezite vnútorných orgánov, vrátane pankreasu.
- Naučte svoje dieťa jesť zdravé jedlo, ak sa mu nepáči (čo nie je vôbec nezvyčajné), zmeňte jedlo, usporiadajte a podávajte pokrmy inak, aby boli atraktívnejšie. Hladové dieťa bude jesť to, čo sa ponúka - toto je zlaté pravidlo.
- Harden a omladiť svoje dieťa, chodiť viac vo vzduchu, použite utieranie a chladné kúpele.
Nie je potrebné z akéhokoľvek dôvodu dávať dieťaťu pilulky (z hlavy, od kňazov, z vyrážky a tak ďalej). Nekontrolovaná a nadmerná medikácia je jednou z hlavných príčin detskej pankreatitídy.
recenzia
Podľa rodičov je pri liečbe pankreatitídy u dieťaťa najťažšou záležitosťou udržiavať diétu odporúčanú lekármi. Ak je potrava pozastavená, ak sa potrava neodporúča vôbec, po útoku sa dieťa začne ráno pýtať na jedlo a od rodičov sa bude vyžadovať žehlička. V niektorých prípadoch, ak sú deti staršie ako 3 roky, lekári môžu piť malé množstvo vody s medom.
Pri liečbe chronickej pankreatitídy matky často uznávajú, že nie je možné dlhodobo odolať odporúčanej strave. V každom prípade sa vyskytujú poruchy (napríklad na sviatky). Väčšina argumentuje, že Práve tieto poruchy vedú k nástupu bolesti a nepohodlia, hnačky, ale po obnovení správnej výživy všetko zmizne. Ako povedali skúsení rodičia spravidla po niekoľkých rokoch správnej diéty, potraviny, ktoré boli predtým zakázané, sa môžu postupne pridávať do detskej stravy v malých porciách. S primeraným úvodom netrpí stav dieťaťa.
Informácie o pankreatitíde u detí nájdete v nasledujúcom videu.