Lymfadenitída u detí: príznaky a liečba dieťaťa so zápalom lymfatických uzlín
Patológia, pri ktorej sa lymfatické uzliny zväčšujú, sa nazýva lymfadenitída. Ide o pomerne časté ochorenie u detí rôzneho veku.
Čo je to?
Zväčšené lymfatické uzliny majú normálnu veľkosť kvôli rôznym príčinám. V normálnom stave by títo zberatelia mali zabrániť šíreniu rôznych infekcií v celom tele. Každá lymfatická uzlina pozostáva zo súboru individuálnych imunitných buniek - lymfocytov. Práve oni musia stáť na ochrane tela pred rôznymi škodlivými mikroorganizmami.
Silný zápal vedie k zvýšeniu lymfatických uzlín., Môže byť akútna a chronická. Keď mikróby zasiahnu alebo po expozícii provokujúcemu faktoru, prvýkrát v živote hovoria o akútnom procese. Ak nepriaznivé príznaky pretrvávajú dlhý čas alebo sa objavia po niekoľkých mesiacoch, potom sa táto klinická forma už nazýva chronická.
Lekári považujú lymfadenitídu za sekundárne ochorenie, pretože zväčšená lymfatická uzlina je dôsledkom, nie príčinou., K tomu vedú rôzne patologické stavy a ochorenia. Imunitný systém dieťaťa nefunguje rovnako ako dospelý. To vedie k tomu, že reakcie z lymfatických uzlín sú pomerne časté.
Základom všetkých medicínskych klasifikácií lymfadenitídy je anatomický princíp. Rôzne formy ochorenia sa nazývajú berúc do úvahy miesto, kde sa objavili zväčšené lymfatické uzliny. Táto klasifikácia umožňuje lekárom plne pochopiť zónu zápalu a úspešne vypracovať taktiku potrebnej liečby.
Pre konečnú tvorbu lymfatického systému trvá najmenej desať rokov. Zvyčajne je dospievanie už plne formované.
Najnebezpečnejší vek, pri ktorom sú lymfatické uzliny najviac citlivé na rôzne infekcie a zápaly, sa považuje za časové obdobie pred nástupom piatich rokov. Zvyčajne je v tomto čase zaznamenaný najväčší počet prípadov ochorenia u detí.
dôvody
Vývoj lymfadenopatie lymfatických uzlín môže viesť k rôznym faktorom. Vedci poznamenávajú, že až 75% prípadov tohto ochorenia je spôsobených rôznymi baktériami. Dokonca identifikovali zoznam najnebezpečnejších bakteriálnych infekcií, pri ktorých s vysokým stupňom pravdepodobnosti dochádza k nárastu lymfatických uzlín.
Patrí medzi ne:
- zápal vedľajších nosových dutín (sinusitída, frontálna sinusitída);
- zápal vnútorných štruktúr ucha (otitis);
- furunkulóza a ekzém;
- pyodermia a bežný hnisavý proces na koži;
- šarlach a záškrt.
Podľa štatistík vedie vývoj lymfadenitídy najčastejšie k:
- Streptokoková infekcia.
- Stafylokoky.
- infekcie Epstein-Barrové vírusy.
Baktérie sa môžu dostať do lymfatických uzlín rôznymi spôsobmi. Najčastejšie sa tam dostanú spolu s krvným obehom., Mikroorganizmy sú tiež schopné dosiahnuť lymfatické uzliny kontaktom alebo prúdom lymfy. Keď sú v lymfatickom tkanive lymfatickej uzliny, spôsobujú ťažký zápal. Tento zápalový proces vyvoláva zvýšenie veľkosti lymfatických uzlín a tiež spôsobuje iné nežiaduce symptómy u dieťaťa.
V pediatrickej praxi existujú aj formy lymfadenitídy spôsobené vírusmi. Tieto mikroskopické mikroorganizmy ľahko vstupujú do tela vzduchovými kvapkami, ako aj priamo do krvi. Vírusová lymfadenitída je zvyčajne serózna. Bakteriálne druhy už spôsobujú hnisavý zápal. Príznaky nežiaducej lymfadenitídy pri vírusových infekciách sa spravidla objavujú už 2-5 dní po nástupe ochorenia.
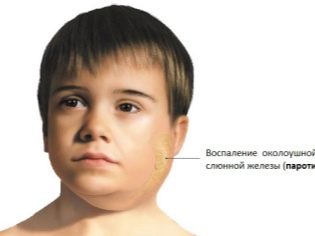
Opuchnuté lymfatické uzliny môžu byť dokonca dôsledkom jednoduchej infekcie chrípky. Nasledujúce vírusové ochorenia tiež vedú k rozvoju lymfadenitídy u detí: rubeolavírusová akútna tonzilitída, parotitída, kuracie kiahne a iné. Po zotavení zmiznú všetky nežiaduce príznaky zápalu lymfatických uzlín.
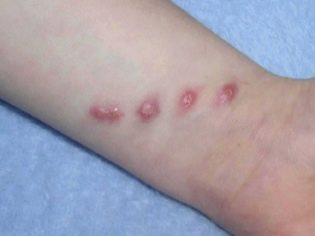
Rodičia s domácimi zvieratami by mali byť veľmi opatrní. Normálne škrabance môžu často viesť k rozvoju lymfadenitídy u dieťaťa.
Mačky sú nositeľmi nebezpečného ochorenia - felinoza. V tomto prípade ochorenie, ktoré nemá prakticky žiadny účinok. Ak zviera pohrylo alebo poškrábalo dieťa s touto chorobou, dieťa sa tiež môže nakaziť.
Felinoz sa objavuje u detí s rôznymi variantmi lymfadenitídy.
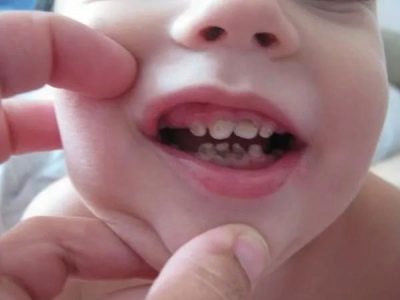
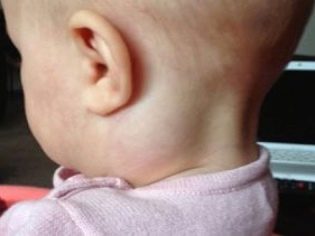
Vedci zistili najčastejšie príčiny zápalu lymfatických uzlín u detí starších ako šesť rokov. Medzi ne patria: toxoplazmóza, tuberkulóza, mononukleóza, brucelóza, aktinomykóza, syfilis a osteomyelitída, ako aj rôzne zubné ochorenia (odontogénne ochorenia). Neskoré liečenie zubov zubov alebo kazateľníc vedie k veľmi rýchlemu šíreniu infekcie do lymfatických uzlín. V tejto situácii sú postihnuté predovšetkým lymfatické uzliny nachádzajúce sa pod čeľusťou.
Lymfadenitídu u detí môžu spôsobiť nielen rôzne infekčné látky. Opuchnuté lymfatické uzliny môžu byť sekundárnym prejavom iných ochorení.
Rôzne varianty lymfadenitídy sa vyskytujú, keď:
- rôzne nádorové neoplazmy (vrátane leukémie);
- lymfosarkoma;
- reumatologické ochorenia (systémový lupus erythematosus, reumatoidná artritída a iné);
- chlamýdie;
- neuroblastóm a rabdomyosarkóm;
- po poranení traumatických lymfatických uzlín;
- Kawasakiho choroba;
- rôzne ochorenia gastrointestinálneho traktu.
V súčasnosti vedci začali oslavovať vznik "drogovej" lymfadenitídy, Táto forma ochorenia sa vyskytuje v dôsledku predávkovania liekmi alebo s nadmerne dlhým užívaním. Tento variant lymfadenitídy je zaznamenaný najviac v 3-5% prípadov. Aby sa odstránili nepriaznivé symptómy, vyžaduje sa preskúmanie uskutočnenej liečby a úplné odstránenie liekov vyvolávajúcich ochorenie.
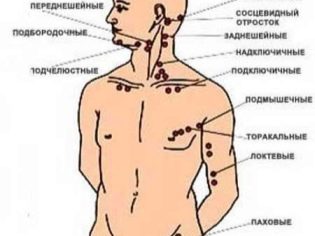
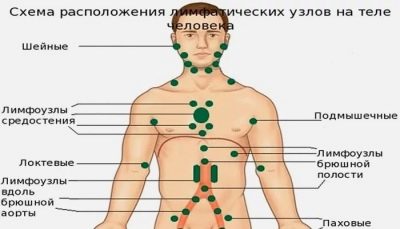
Zväčšené lymfatické uzliny v dôsledku rôznych patológií sa môžu vyskytnúť takmer kdekoľvek: pod ramenom, na krku, v brušnej dutine, v slabinách, na hlave, pod čeľusťou.
Takáto rozmanitosť klinických variantov ochorenia znamená potrebu použitia nozologickej klasifikácie. Označuje rôzne formy ochorenia s prihliadnutím na hlavné klasifikačné znaky.
typy
V súčasnosti lekári používajú niekoľko klasifikácií. Vzhľadom na prevalenciu tohto procesu je všetka lymfadenitída rozdelená na regionálnu a generalizovanú. Bežné formy sa vyskytujú hlavne u slabších a často chorých detí, ako aj u detí s rôznymi formami stavov imunodeficiencie.
Všetky regionálne lymfadenitídy možno rozdeliť do niekoľkých klinických možností:
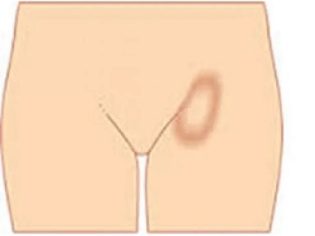
- Trieslová. Charakterizované opuchnutými lymfatickými uzlinaminachádza sa v oblasti slabín. Podľa štatistík je najčastejšie táto forma lymfadenitídy zaznamenaná u chlapcov. Inguinálna lymfadenitída je často dôsledkom ochorení močových orgánov.
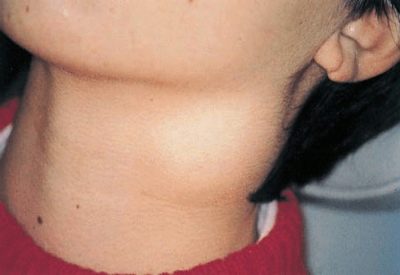
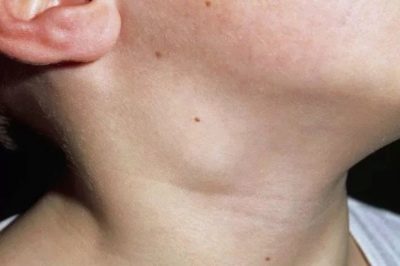
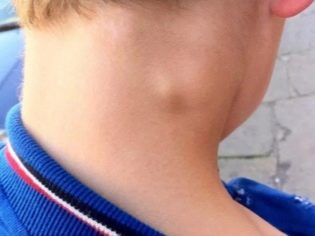
- Krk. Nachádza sa v takmer 80% prípadov, Najčastejšie sa vyskytujú u detí do 10 rokov. Spôsobené rôznymi príčinami, vrátane mnohých patogénov.
- Submandibulární. Vyskytnúť sa v dôsledku reaktívneho zápalu, tečúcej v lymfatických uzlinách umiestnených pod dolnou čeľusťou. Choré zuby sú tiež častou príčinou tejto formy lymfadenitídy u detí. Charakterizované pretrvávajúcim priebehom, zvyčajne zle prístupným k terapii. Lymfadenitída môže u dieťaťa pretrvávať dlhý čas.
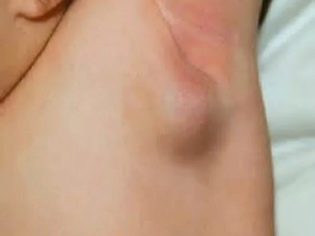
- Podpažné. Najčastejšie sa vyskytujú pri systémových ochoreniach. Môže sa vyskytovať aj pri nádorových procesoch, ako aj pri niektorých infekčných ochoreniach. Podľa štatistík, častejšie registrovaných u dievčat. Často je proces jednostranný.
- Mezenterických. Charakterizovaný nárastom mezenterických lymfatických uzlínv brušnej dutine. Nadmerne zväčšené lymfatické uzliny spôsobujú rôzne abnormality v práci orgánov gastrointestinálneho traktu, vrátane čreva. Pre niektoré formy mezenterickej lymfadenitídy je charakteristická zväčšená pečeň.
Lekári tiež identifikujú niekoľko klinických variantov ochorenia, ktoré sa navzájom líšia, pokiaľ ide o výskyt nežiaducich symptómov. Táto klasifikácia zahŕňa tieto formy:
- Akútna. Zvyčajne prvé nepriaznivé prejavy ochorenia úplne zmizne do 2-3 týždňov od momentu ich výskytu. Po ukončení akútneho procesu dochádza k úplnému zotaveniu.
- Subakútnej. Nepriaznivé symptómy môžu pretrvávajú niekoľko týždňov až mesiac. S priaznivým priebehom ochorenia prichádza aj uzdravenie. Ak je choroba závažná, potom nedôjde k úplnému vyliečeniu.
- Chronické. Charakterizované pretrvávaním nepriaznivých účinkov viac ako jeden mesiac. Zvyčajne sa tento variant ochorenia vyskytuje vo vlnách: obdobia exacerbácií sú nahradené remisiou. Na odstránenie nepriaznivých príznakov a prevenciu dlhodobých následkov ochorenia si vyžaduje vymenovanie komplexnej liečby.
- Reaktívne. V tomto prípade všetky klinické prejavy ochorenia sa vyskytujú v detstve doslova v priebehu niekoľkých hodín. Kvôli tejto chorobe veľmi dobre trpí blahobyt dieťaťa. Dieťa môže cítiť silnú slabosť, odmieta jesť, začína byť veľmi neposlušné.
Zápal, ktorý sa vyskytuje v lymfatických uzlinách, môže mať rôzne klinické možnosti:
- Serózna. Lekári tiež nazývajú túto formu infiltrácie. Zvyčajne sa vyskytuje pri vírusových infekciách. Priebeh ochorenia je zvyčajne mierny alebo stredný.
- Hnisavý. Vývoj tejto formy prispieva k predchádzajúcemu infekcia bakteriálnou infekciou. Zápalový proces je zvyčajne dosť akútny a spôsobuje mnoho nežiaducich symptómov. Purkuentná lymfadenitída je sprevádzaná výrazným zvýšením telesnej teploty, často na febrilné čísla. Na odstránenie nežiaducich príznakov vyžaduje vymenovanie vysokých dávok antibakteriálnych liekov.
- Nekrotizujúca. Nepriaznivý variant vývoja ochorenia. Táto forma vedie k úplnej nekróze (smrti) postihnutého tkaniva. Priebeh choroby je mimoriadne nepriaznivý. Liečba sa vykonáva len v nemocnici. V prípade veľmi vážneho stavu môže byť dieťa hospitalizované na jednotke intenzívnej starostlivosti a jednotke intenzívnej starostlivosti.
- Flegmonózní adenitis. Je to tiež veľmi nepriaznivá možnosť pre rozvoj ochorenia., Na odstránenie symptómov je potrebné predpísať celý komplex rôznych liekov. Ošetrenie sa vykonáva striktne v stacionárnych podmienkach. Prognóza je podmienečne priaznivá.
Akútna cervikálna lymfadenitída. Táto forma ochorenia je najbežnejšia. Často sa vyskytuje u detí po infekciách.Patrí medzi ne: chrípka, akútna tonzilitída, katarálne respiračné infekcie, detské infekcie a iné. Vyskytli sa prípady zvýšenia krčných lymfatických uzlín pri pneumónii. Existujú aj časté varianty odontogénnej lymfadenitídy.
Docela spoločná cesta zápalu - prechod hnisavého procesu z nosových dutín.
Deti s ťažkou sinusitídou alebo sinusitídou majú veľkú šancu na získanie lymfadenitídy. Vývoj tohto stavu spravidla vedie k zníženiu imunity. Často choré alebo oslabené deti, podľa štatistík, ochorejú oveľa častejšie ako ich zdraví rovesníci.
Vrchol výskytu cervikálnej lymfadenitídy sa vyskytuje vo veku 6-10 rokov. V tomto čase sú lymfatické uzliny najzraniteľnejšie voči rôznym infekciám. Táto vlastnosť je spôsobená fyziológiou tela dieťaťa. Prevažný počet prípadov cervikálnej lymfadenitídy sa vyskytuje v dôsledku infekcie bakteriálnymi infekciami. Predstavujú viac ako 70%.
Na odstránenie nežiaducich symptómov spojených so zväčšenými lymfatickými uzlinami sa používa celý rad rôznych liečebných a fyzioterapeutických postupov. Na normalizáciu stavu trvá zvyčajne aspoň 2-3 týždne aktívnej liečby. V niektorých prípadoch môže trvať aj niekoľko mesiacov. Monitorovanie stavu dieťaťa sa vykonáva vo všetkých štádiách liečby ochorenia.
Inguinálna lymfadenitída. Tento klinický variant ochorenia je charakterizovaný zväčšenými lymfatickými uzlinami v slabinách. Môžu byť zvýšené v oboch dievčat a chlapcov. Podľa štatistík sú však chlapci náchylnejší na inguinálnu lymfadenitídu. Symptómy ochorenia sú rovnaké ako v iných klinických formách.
Vo väčšine prípadov má inguinálna lymfadenitída serózny variant. Existujú však aj hnisavé druhy. Neskorá diagnóza vedie k tomu, že sa stávajú nebezpečnými formami - abscesmi. Tieto hnis formácie môžu ľahko vybuchnúť s exspiráciou hnisu z rany. Pri vzniku hnisavého abscesu je potrebná okamžitá výzva na lekársku starostlivosť.
Mesenterická lymfadenitída. Tento klinický variant ochorenia sa vyskytuje s nárastom lymfatických uzlín nachádzajúcich sa v mezentérii. Je tiež sekundárnym prejavom mnohých chorôb vnútorných orgánov. Mesadenitída môže byť akútna a chronická. Deti s touto patológiou sú pozorované nielen u pediatra, ale aj u pediatrického gastroenterológa. V niektorých prípadoch môže byť potrebné poradiť sa s lekárom.
Vyskytuje sa mesadenitída hlavne v staršom veku. Zväčšená lymfatická uzlina v dutine brušnej vedie k výskytu rôznych nežiaducich symptómov. Najcharakteristickejším príznakom ochorenia je objavenie sa kŕčov alebo bolestivej abdominálnej bolesti. Najnebezpečnejší priebeh ochorenia u dojčiat je, keď dieťa ešte nemôže povedať matke alebo lekárovi o jeho symptómoch.
Zápal v dutine brušnej môže spôsobiť mnoho rôznych komplikácií. V prípade výrazného hnisavého procesu môžu zapálené lymfatické uzliny prasknúť s exspiráciou hnisu v peritoneu. To vedie k rozvoju hnisavých abscesov a v niektorých prípadoch dokonca k výskytu sepsy.
Začiatok liečby mesenterickej lymfadenitídy - vymenovanie protizápalových a antibakteriálnych látok. S neúčinnosťou liečby v niektorých prípadoch sa vyžaduje chirurgická liečba. Indikácie pre chirurgický zákrok sú stanovené vaskulárnym alebo abdominálnym chirurgom. Prognóza ochorenia je podmienečne priaznivá.
symptomatológie
Závažnosť symptómov lymfadenitídy závisí od mnohých dôvodov. Najdôležitejšie sú: vek dieťaťa, prítomnosť stavov imunodeficiencie, predčasné narodenie pri narodení a chronické ochorenia komorbidov.U veľmi malých detí sa choroba spravidla prejavuje živými symptómami a môže sa dokonca zmeniť na chronickú formu.
Pre rôzne varianty lymfadenitídy charakteristické:
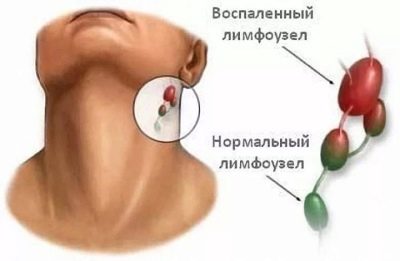
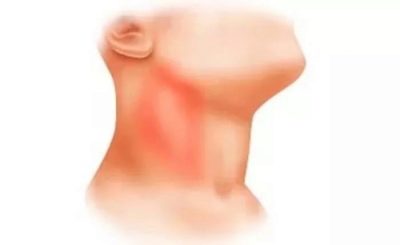
- Zvýšenie veľkosti rôznych skupín lymfatických uzlín. V niektorých prípadoch sa lymfatické uzliny stávajú viditeľnými aj pri vizuálnej kontrole zo strany. Koža nad nimi môže byť zmenená alebo nie. Záleží na klinickej forme ochorenia. V niektorých formách sa koža cez lymfatické uzliny stáva jasnou červenou alebo dokonca ohnivou šarlátovou.
- Bolesť alebo citlivosť na palpáciu, Počas pocitu lymfatických uzlín možno konštatovať, že dieťa má určité nepríjemné pocity. Pri ťažkej lymfadenitíde sa objavuje silná bolesť. Môže sa zvýšiť po horúcom kúpeli alebo kúpeli, ako aj počas aktívnej fyzickej námahy.
- Súdržnosť s pokožkou. Keď cítite lymfatické uzliny, môžete si všimnúť ich výraznú pohyblivosť. Je to spôsobené závažným zápalom v lymfoidnom tkanive lymfatickej uzliny. Pri niektorých ochoreniach lymfatické uzliny zostávajú pevne privarené k pokožke a nepohybujú sa.
- Príznaky intoxikácie. Všetky hnisavé lymfadenitídy sa vyskytujú so zvýšením telesnej teploty na subfebrilné alebo dokonca febrilné čísla. Na pozadí takejto horúčky môže dieťa vykazovať príznaky horúčky alebo dokonca závažné zimnice. Všeobecný stav sa zhoršuje, smäd sa vyvíja.
- Porušenie správania dieťaťa. V akútnom období ochorenia sa dieťa stáva pomalšie, hrá s hračkami zle. Mnohé deti sú slabo pripojené k prsníku. Často trpia chuťou a poruchou spánku. Dieťa sa môže stať dosť pasívnym.
Tieto príznaky sú základné. Vyskytujú sa takmer vo všetkých klinických formách lymfadenitídy. Nie vždy je možné podozrenie na mierne formy ochorenia doma. Na stanovenie správnej diagnózy je často potrebné ďalšie odborné poradenstvo.
diagnostika
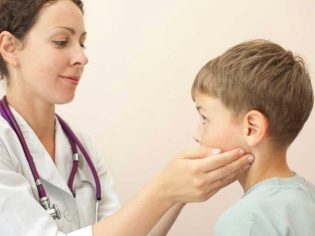
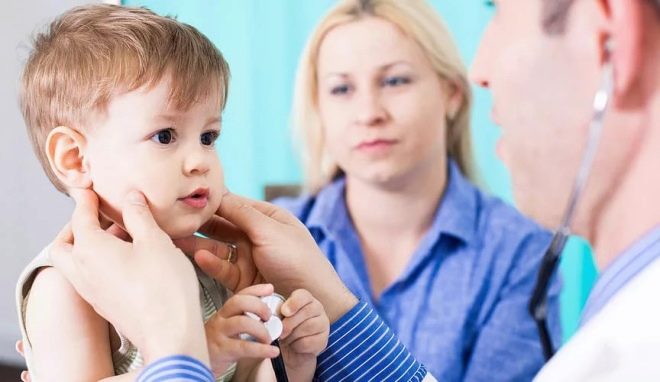
Keď sa zistí zväčšená lymfatická uzlina, okamžite vezmite dieťa k lekárovi.
Niekedy je lymfadenitída prvým klinickým markerom veľmi nebezpečných ochorení, vrátane rakovinových nádorov. V žiadnom prípade by ste nemali žiadať o zdravotnú starostlivosť! To môže viesť k prechodu ochorenia do chronickej formy alebo zhoršiť priebeh ochorenia.
Lymfatické uzliny sa zväčšujú a stávajú sa dostupnými pre palpáciu. Keď cítite, môžete tiež nastaviť ich odhadovaný priemer. V niektorých prípadoch nadobúdajú veľkosť "hrachu" alebo "fazuľa". Pri vykonávaní domácej inšpekcie buďte opatrní! Nesnažte sa príliš zatlačiť na zapálené lymfatické uzliny. Takáto liečba môže len zosilniť zápalový proces.
Pri zisťovaní príznakov lymfadenitídy u dieťaťa sú rodičia skutočne zmätení. Nevedia, ktorý lekár požiada o pomoc. V prvom rade stojí za to sa prihlásiť na konzultáciu s pediatrom. Bude skúmať dieťa a urobiť predbežný záver o tom, aký druh ochorenia by mohol spôsobiť zvýšenie lymfatických uzlín u dieťaťa.
V niektorých prípadoch lekár pošle dieťa na konzultáciu s lekárom infekčných chorôb, reumatológom, kardiológom alebo gastroenterológom. Títo odborníci vám pomôžu stanoviť správnu a presnú diagnózu. Niektoré klinické situácie sú dosť ťažké. V tomto prípade je potrebná skutočná lekárska konzultácia, na ktorej sa zúčastnia viacerí lekári rôznych špecialít. Stanovenie správnej diagnózy je nevyhnutným krokom na vypracovanie správnej taktiky liečby.
Po vykonaní všetkých potrebných klinických vyšetrení lekár predpíše dieťaťu niekoľko laboratórnych a inštrumentálnych testov. Sú potrebné na ďalšie overenie diagnózy. Všetky deti s lymfadenitídou sú predpísané:
- Všeobecné klinické testy krvi a moču. Tieto jednoduché testy vám umožňujú identifikovať možnú infekčnú príčinu ochorenia, ako aj stanoviť stupeňZávažnosť funkčných porúch.
- Biochemický krvný test, Je potrebné identifikovať primárne zameranie. Často je určený na vylúčenie súvisiacich chorôb vrátane ochorení obličiek a tráviaceho systému.
- Cytologické a histologické vyšetrenie. Na vykonanie tejto analýzy sa predčasne urobí malý kúsok lymfatickej uzliny prepichnutím. V špeciálnom laboratóriu výskumní pracovníci laboratórií skúmajú hlavné klinické znaky. Tento test je vysoko informatívny a umožňuje určiť príčinu ochorenia.
- Backwater zápalový exsudát, Zvyčajne sa táto štúdia uskutočňuje v spojení s histológiou. Tento test poskytuje pomerne presnú predstavu o tom, aký druh zápalu vznikol v lymfatických uzlinách. Počas štúdie môžete navyše stanoviť citlivosť detekovaných mikroorganizmov na rôzne typy antibiotík a bakteriofágov.
- Punkcia lymfatických uzlín. Po vykonaní tohto postupu sa vyžaduje histologické vyšetrenie. Umožňuje stanoviť diagnózu v 98% prípadov. Tento test je vysoko špecifický a úspešne sa používa v pediatrickej praxi už mnoho rokov na stanovenie správnych diagnóz.
- Rádiografiu. Metóda má pomerne vysoké radiačné zaťaženie. Pridelené deťom len pod prísnym označením. Rádiografia sa zvyčajne nevzťahuje na deti mladšie ako 2 roky. Štúdia poskytuje opisný obraz prítomnosti mnohých ochorení, nemá však vysokú citlivosť a špecifickosť.
- Ultrazvukové vyšetrenie. Určený na určenie skutočnej veľkosti zapálených lymfatických uzlín. Metóda poskytuje presný obraz o existujúcej patológii v lymfatických uzlinách.
- Počítačová a magnetická rezonančná terapia. Pridelené iba v zložitých diagnostických prípadoch, kde nie je možné stanoviť diagnózu inými metódami. Metódy sú vysoko informatívne a presné. Počas štúdie sa u dieťaťa nevyskytuje žiadna bolesť.
liečba
Terapia ochorenia je zvyčajne zložitá. Na odstránenie nepriaznivých príznakov lekári predpisujú rôzne kombinácie liekov. Môžu sa použiť vo forme tabliet, injekcií a v prípade závažného ochorenia vo forme kvapiek a rôznych infúzií.
Liečba akejkoľvek lymfadenitídy - rýchlosť. Prvý menovaný prostriedok konzervatívnej terapie. Tieto zahŕňajú protizápalové a antibakteriálne činidlá.
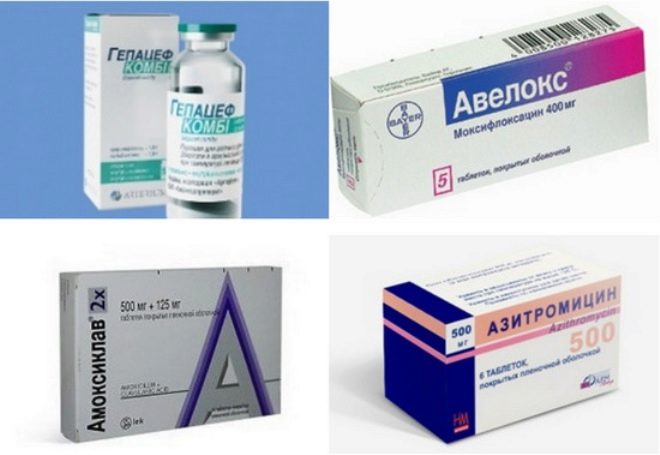
Antibiotiká sa predpisujú len v prípadoch, keď sa zistí hnisavý proces alebo sa počas diagnostických testov zistia baktérie.
V súčasnosti sa používajú antibakteriálne lieky so širokým spektrom účinku. Účinne bojujú proti niekoľkým druhom baktérií naraz. Na liečbu rôznych foriem lymfadenitídy sú predpísané: kiculánové kyseliny chránené penicilíny, cefalosporíny poslednej generácie, fluorochinolóny a ďalšie. Priebeh antibiotickej liečby je zvyčajne 10-14 dní. Počas liečby sa vykonáva povinné monitorovanie účinnosti predpísanej liečby.
Pri určovaní vírusovej príčiny ochorenia sú predpísané antivírusové lieky. Zvyčajne sa odporúča na kratšiu dobu. V priemere je to 5-7 dní. Antivírusové lieky sa predpisujú v kombinácii s protizápalovými liekmi. Táto kombinácia vám umožní dosiahnuť najlepší výsledok v čo najkratšom čase.
Protizápalové lieky pomáhajú eliminovať príznaky intoxikácie. Paracetamol, nimesulid, ibuprofen a iné sa používajú na zníženie telesnej teploty. Tieto činidlá sa predpisujú na symptomatickú liečbu. Užívanie liekov by malo byť len vtedy, keď teplota stúpne nad 38 stupňov.
Tiež na odstránenie bakteriálnych toxínov z tela potrebný teplý nápoj, Pomáha normalizovať zdravie dieťaťa oveľa rýchlejšie. Ako nápoje, kompóty a ovocné nápoje vyrobené z rôznych druhov ovocia a bobúľ sú vhodné. Na ich prípravu sa používa čerstvé aj mrazené ovocie.
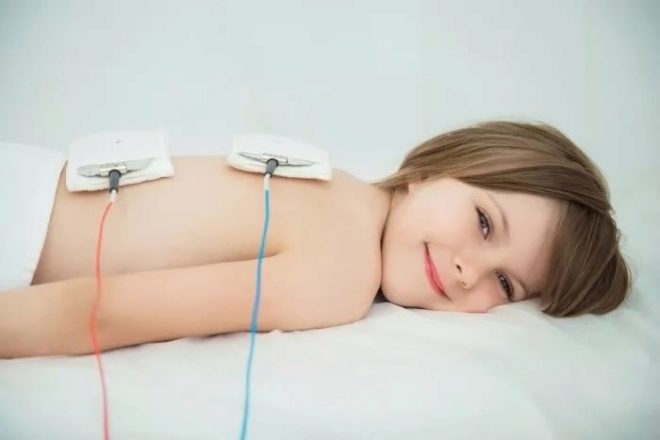
Subakútna a chronická lymfadenitída môže byť liečená fyzioterapeutickými metódami. Treba však mať na pamäti, že tieto metódy majú aj množstvo kontraindikácií. Napríklad u detí s rakovinou a reumatologickými ochoreniami je ich použitie nežiaduce. Na elimináciu lymfadenitídy sa používajú rôzne metódy magnetickej terapie, ultrazvuku, infračerveného žiarenia a mnohých ďalších.
S neefektívnosťou konzervatívnej liečby možno priradiť chirurgiu. Je dôležité poznamenať, že údaje pre ne sú prísne obmedzené.
Zvyčajne sa operácia vykonáva len u starších detí. Väčšina prípadov lymfadenitídy prechádza samostatne alebo po konzervatívnej liečbe a nevyžaduje chirurgickú liečbu.
prevencia
Dôležitým prvkom preventívnych opatrení pre lymfadenitídu je prísna kontrola priebehu všetkých infekčných ochorení v tele. Všetky neošetrené infekcie môžu spôsobiť príznaky lymfadenitídy. Na prevenciu zápalu v lymfatických uzlinách sa vyžaduje povinné monitorovanie stavu zubov. Je lepšie liečiť kaz v najskorších štádiách, čo zabraňuje vzniku pulpitídy.
Deti, najmä prvé roky života, musia byť očkované proti všetkým detským infekciám, berúc do úvahy ich vek.
Bežné „karanténne“ ochorenia sa často stávajú príčinami lymfadenitídy u detí predškolského veku. Prevencia mnohých z nich je veľmi jednoduchá. Na to je potrebné včas doručiť dieťaťu všetky potrebné očkovania.
Posilnenie imunity je tiež dôležitou súčasťou prevencie lymfadenitídy u detí. Správna výživa, zdravý spánok a aktívna hra na čerstvom vzduchu budú zárukou dobrej nálady a vynikajúcej práce imunitného systému. Naučiť svoje dieťa zdravému životnému štýlu by malo byť od prvých dní. Tento dobrý zvyk mu v budúcnosti pomôže byť aktívny a nie chorý.
Čo robiť, ak sú lymfatické uzliny zväčšené, pozrite si ďalšie video.