Čo je ICSI - intracytoplazmatická injekcia spermií, ako sa postupuje?
Keď pár nemôže dlho otehotnieť dieťa a liek im nemôže pomôcť s liekmi a inými prostriedkami, odporúča sa oplodnenie in vitro. S IVF je vajíčko oplodnené mimo ženského tela v skúmavke. Ak sa zlúčenie pohlavných buniek muža a ženy nevyskytuje v laboratórnej miske, potom je príliš skoro na zúfalstvo, pretože jedna z metód umelej inseminácie, ICSI, môže pomôcť. Že tento a ako taký postup sa bude robiť, budeme sa v tomto článku.
definícia
Skratka „ICSI“ je odvodená z anglickej „ICSI“ - IntraCytoplasmic Sperm Injection, ktorá doslova znamená „intracytoplazmatickú injekciu spermií“. ICSI je moderná metóda liečby rôznych foriem neplodnosti, ktorá umožnila tisícom párov s komplexnými formami reprodukčných porúch získať radosť z materstva a otcovstva.
Táto metóda by sa nemala zamieňať s IVF všeobecne alebo s umelým oplodnením. Keď sa intrauterinná inseminačná fertilizácia vyskytuje vo vnútri ženského tela, kde je poskytovaná prírodou - v ampulárnej časti jednej z vajíčkovodov. Spermia sa jednoducho vstrekuje cez tenký katéter do dutiny maternice, čo umožňuje, aby väčší počet samčích zárodočných buniek prežil a úspešne sa dostal do vaječnej bunky. V IVF je vajíčko oplodnené spermiami v laboratórnej Petriho miske. Zároveň spermie „búrajú“ membránu oocytov rovnakým spôsobom ako v prirodzených podmienkach s prirodzenou koncepciou.
ICSI sa vyžaduje vtedy, keď spermie nie sú schopné oplodniť vajíčko, dokonca ani v embryologickom laboratóriu, všetkými jeho nutričnými kompozíciami, a to tým, že ejakulát očistí pred nečistotami a semennou tekutinou. Potom lekári urobia skutočný zázrak, ktorý si vyžaduje veľa skúseností a istého „šperku“ z nich - vstreknú najzdravšiu spermatickú bunku tenkou ihlou priamo pod vaječnú škrupinu do svojej cytoplazmatickej tekutiny. Akonáhle na správnom mieste, spermie má väčšiu šancu na oplodnenie.
Pri prirodzenej koncepcii, inseminácii alebo IVF v Petriho miske musia spermie prekonať niekoľko prekážok - žiarivú korunu, lesklú škrupinu vajca a len najtvrdší môže preniknúť pod škrupinu. ICSI vám umožňuje "skrátiť" cestu.
Ruskí lekári najčastejšie nazývajú metódu ICSI s poslednou samohláskou šoku a iba Petrohradskí lekári vyslovujú prvé slovo „I“, keď vyslovujú názov postupu.
Túto metódu prvýkrát používali belgickí lekári v roku 1992. Potom, v Centre pre reprodukciu v Bruseli, pomohli páru takým spôsobom, aby si predstavili dieťa, ktoré bolo neúspešne liečené pre neplodnosť a dokonca aj niekoľko IVF po dobu 20 rokov.
V Rusku sa táto metóda o niečo neskôr zakorenila, hlavný prínos k jej rozvoju sa podieľali vedci z NIIAP - Výskumný ústav pôrodníctva a pediatrie. Prvé pokusy o „manuálne“ dodanie spermií do vajíčka boli urobené skôr, počas sovietskych časov, keď prvé dve úspešné IVF boli vykonané v Moskve a Leningrade v roku 1986.V tom čase však medicína nemala vysoko presné zariadenie, ktoré by umožnilo dosiahnuť presnosť na bunkovej úrovni.
Dnes existujú také príležitosti, postup ICSI sa považuje za high-tech. Koná sa zo zdravotných dôvodov, ktoré ustanovuje nariadenie Ministerstva zdravotníctva SR, ktorým sa ustanovuje postup poskytovania asistovanej reprodukčnej starostlivosti Rusom.
ICSI môžete vykonať na vlastné náklady a bezplatne - podľa kvóty regionálnej alebo federálnej.
Tento postup sa vykonáva so spermiami manžela, ako aj so spermiami darcu, ak existujú prísne lekárske indikácie, alebo ak vlastná vôľa ženy, ak žije sama, nemá trvalého sexuálneho partnera. ICSI sa najčastejšie odporúča pre IVF so spermiami manžela, pretože spermie darcu sa vyznačuje vynikajúcim „zdravím“, potvrdeným a potvrdeným laboratórnymi testami. V niektorých prípadoch sa ICSI môže vykonať aj s biomateriálom darcu, ale to je dôležité, ak je žena osamelá a jej oocyty v dôsledku veku alebo z iných dôvodov majú príliš husté škrupiny, ktoré sa nedajú prepichnúť ani zdravými spermiami.
svedectvo
Podľa štatistík podiel IVF s ICSI predstavuje približne 65% všetkých protokolov oplodnenia in vitro. To znamená, že intracytoplazmatická injekcia spermií je veľmi žiadaná. Nie vždy vzniká potreba high-tech postupu. Je indikovaný pre slabý spermogram, ktorý nemohol byť eliminovaný konzervatívnou alebo chirurgickou liečbou. Tu je len niekoľko patologických stavov, v ktorých sú IVF + ICSI zobrazené pre pár:
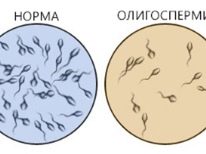
- Celkový počet spermií v ejakuláte je redukovaný na kritický bod (oligozoospermia), alebo chýba v dôsledku retrográdnej ejakulácie, alebo ejakulácia vôbec nenastane.
- Mobilita mužských pohlavných buniek je zjavne narušená (astenozoospermia) - v ejakuláte prevládajú imobilné a sedavé spermatozoidy, ako aj spermie s nepravidelnou trajektóriou pohybu, narušená koordinácia.
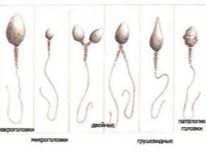
- Teratozoospermia je stav, pri ktorom v ejakuláte dominujú morfologicky zmenené mutanty pohlavných buniek (dve hlavy pre jednu spermu, dva chvosty alebo žiadny chvost, rôzne modifikácie štruktúry mužských pohlavných buniek).
- Prítomnosť protilátok proti spermiám v semene.
- Idiopatická neplodnosť, ktorej príčiny nebolo možné po dôkladnom lekárskom vyšetrení identifikovať.
- Nízka kvalita oocytov spôsobená prirodzeným starnutím oocytov (u žien starších ako 40 rokov) alebo s inými dôvodmi (hormonálne, vrodené, účinky vonkajších negatívnych účinkov, atď.). Pri niektorých zmenách sa membrány oocytov stávajú nepriepustnými pre spermie.
- Neúspešné IVF protokoly pre 2 alebo viac cyklov, ak kvalita pohlavných buniek muža a ženy ako celku spĺňa štandardy.
Treba poznamenať, že ICSI umožňuje stať sa rodičmi aj v tých najťažších situáciách, keď nepomôžu iné metódy a metódy. Aj keď sa ejakulácia nevyskytuje, alebo nie je v spermiách jediná živá spermia, lekári majú vždy praktickú príležitosť vykonať chirurgický zber zárodočných buniek, napríklad na vykonanie testikulárnej biopsie.
To bude stačiť, aby sa len niekoľko normálnych buniek (zatiaľ čo tam sú desiatky miliónov v ejakuláte!) Pre ICSI byť úspešný.
Ako sa to robí?
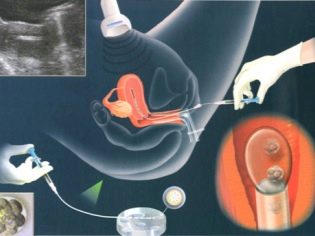
IKSI je prekvapivo delikátna práca. Zavedenie malej spermatickej bunky do cytoplazmatického priestoru oocytu použitím bežnej injekčnej ihly je úplne nemožné, bunky sa poškodia a embryo sa nedá získať. Pre ICSI používajte hydraulické alebo elektrické mikromanipulátory. Sú veľmi presné. Celý proces prebieha pod výkonnými mikroskopmi.
Aby bolo možné „pracovať“ s takýmto jemným materiálom ako ľudské bunky, sú potrebné špeciálne nástroje - mikronežltá a mikro-prísavky. Tieto nástroje sú pripojené k manipulátorom. A potom práca embryologického doktora pripomína fantastický film - robí pohyby vlastnými rukami a manipulátor opakuje svoje pohyby cez joysticky, ale len v mikroskopickom meradle.
Pre oplodnenie je dôležité, aby sa súbor DNA spermií nezmenil. Preto v iných častiach spermií, v skutočnosti, nie je potreba. V prvej fáze embryológ vyberie najzdravšie a morfologicky normálne spermie a umiestni ich na pracovný povrch pod mikroskopy. Potom ihla mikro ihly preruší chvost spermií. Bunka sa stáva stacionárnou - je ľahšie s ňou ďalej pracovať.
V chvoste s ICSI, nie je potrebné, pretože klietka nemusí plávať, cieľ, pohyb. Najcennejšia DNA je v hlave spermií.
Spermie ponechaná bez chvosta sa zasunie do ihly mikropipety. Microprice je zadržané vajíčko. Výhonok sa nachádza vľavo, mikronežka so spermiami vo vnútri sa vstrekuje naproti - vpravo. Po prepichnutí obalu oocytu sa obsah pipetového mikronežlíka vloží do cytoplazmatickej tekutiny vajíčka.
Na otázku, či vajcia môžu trpieť bodnutím, možno odpovedať kladne. Ale pravdepodobnosť poranenia oocytu, podľa dostupných lekárskych štatistík, nepresahuje 1%. V iných prípadoch sa na mieste vpichu rýchlo sprísňuje povaha vaječnej škrupiny a vo vnútri sa začínajú najdôležitejšie procesy fúzie genetického materiálu budúcej matky a budúceho otca.
Vaječná bunka sa vyčistí, umiestni do špeciálneho roztoku živín, kde bude v najbližších dňoch. Embryológovia kultivujú embryo, ak dôjde k oplodneniu pred okamihom, kedy sa rozhodne preniesť ho do dutiny maternice ženy.
Kroky postupu krok za krokom
ICSI neexistuje ako samostatný program, je súčasťou protokolu IVF. Preto sú hlavné štádiá IVF + ICSI takmer rovnaké ako u konvenčných IVF, v protokole, kde nie je potrebná intracytoplazmatická injekcia spermií. Ak sa odporúča IVF s ICSI, postup bude prebiehať v niekoľkých fázach.
výcvik
V prípravnej fáze by mali byť partneri alebo žena (ak sa plánuje hnojenie s spermiami darcu) vykonať podrobnú lekársku prehliadku a predložiť rozsiahly zoznam testov. Štandardný zoznam pre ženu zahŕňa všeobecné močové a krvné testy, krvné testy na HIV, syfilis, infekčnú vírusovú hepatitídu B a C, na infekcie TORCH, na hormóny, na antispermové protilátky.
Uistite sa, že podstúpite gynekologické vyšetrenie, v ktorom rozkaz ruského ministerstva zdravotníctva zahrnoval ultrazvuk panvových orgánov a prsných žliaz (pre ženy staršie ako 39 rokov - mamografia), kolposkopia, hysteroskopia, stanovenie priechodnosti vajíčkovodov a vyšetrenia vaginálneho steru baktérií, mikroflóry a infekcií.
Hlavnou analýzou pre mužov je spermogram. To by malo byť vykonané aspoň dvakrát tri mesiace pred IVF. So zlým spermogramom je znázornená liečba na zlepšenie kvality zárodočných buniek, pre ktorú sa používajú vitamínové a minerálne prípravky, ako aj potravinové doplnky, ktoré zlepšujú proces spermatogenézy.
Okrem spermogramu, na ktorom sa bude reprodukčný lekár spoliehať pri zostavovaní individuálneho protokolu IVF, by mal človek podstúpiť röntgen hrudníka na hrudníku, vykonať krvné testy, a to ako pre všeobecné, tak aj pre HIV, syfilis a pohlavne prenosné choroby, a tiež si vziať šmuhy z tela. močová trubica.
Zber všetkých potrebných testov trvá zvyčajne 2-3 mesiace.Tentoraz by mal byť pár použitý rozumne - prestať fajčiť a prestať užívať alkoholické nápoje, začať jesť správne, obohatiť diétu mäsom, rybami, tvarohom a inými mliečnymi a mliečnymi výrobkami, zeleninou a ovocím. Pár by mal ísť na šport, ale vyhnúť sa nadmernej fyzickej námahe.
Nie je nutné navštíviť kúpeľ, saunu. Tento zákaz sa vzťahuje najmä na mužov, ktorí v predvečer darovania spermií na IVF po dobu troch mesiacov nemôžu byť vystavení žiadnemu teplu z mieška. Prehriatie gonád, ktoré sa v ňom nachádzajú, môže významne zhoršiť ejakulátové indexy v rozhodujúcom momente.
Vstup a stimulácia protokolu
S analýzami a záverom terapeuta, že žena je prijatá do protokolu IVF, by ste sa mali obrátiť na reprodukčného špecialistu 14-15 dní pred nasledujúcou menštruáciou. Pri prvej návšteve na klinike, pár podpíše potrebné dokumenty a bude informovaný o type protokolu, ktorý si zvolil lekár. Ak je zvolený dlhý protokol, potom pred nástupom menštruácie môže byť žena predpísaná hormonálne lieky, ktoré potláčajú funkciu vaječníkov, spôsobujú stav pripomínajúci menopauzu. Po 2-3 týždňoch je žena predpísaná inými hormónmi, ktoré stimulujú rýchle dozrievanie folikulov vo vaječníkoch.
S krátkym protokolom robia bez toho, aby najprv potlačili prácu ženských pohlavných žliaz. Ale štádium užívania hormónov po menštruácii (na 5. až 6. deň cyklu) je nevyhnutne prítomné.
Počas celého štádia žena často chodí na ultrazvuk a daruje krv hormónom. To umožňuje lekárovi zhodnotiť rýchlosť rastu folikulov a zabrániť nedostatočnej odpovedi vaječníkov na hormonálnu stimuláciu - môže byť nedostatočná alebo nadmerná. S nedostatkom, nemôžete získať správny počet zrelých vajec pre ICSI, as nadbytkom, môžete vyvinúť syndróm nadmernej stimulácie, ktorý je sám o sebe veľmi nebezpečný pre zdravie žien.
Hneď ako folikuly (najmenej tri) dosiahnu veľkosť od 16 do 20 mm, žena sa podáva HCG. Tento hormón umožňuje dozrievanie vajíčok vo folikuloch počas 36-37 hodín v zrýchlenom režime, po ktorom je možné vykonať prepichnutie vaječníkov.
Získanie vajíčok a spermií
Spermia pre postup ICSI sa získava tradičným spôsobom - masturbáciou. Ak je prípustné, aby človek odniesol materiál doma a odniesol ho do laboratória najneskôr 40 minút pred vykonaním analýzy, potom je potrebné spermie na IVF vziať na kliniku ihneď v deň, keď sa plánuje oplodnenie.
V tento deň, pár príde na kliniku spolu - muž ide do samostatnej miestnosti zbierať ejakulát, ktorý je okamžite dodaný do laboratória. Ak masturbácia nepomôže (človek nemá erekciu, dolná časť tela je ochromená, nedochádza k ejakulácii alebo dochádza k retrográdnej ejakulácii), postup na odber zárodočných buniek sa vykonáva v anestézii testikulárnou biopsiou alebo spermiami z epididymis.
Ak sa postup vykonáva s použitím darcovských spermií, dodáva sa z kryobanky, pomaly sa vopred rozmrazuje a vykoná sa štúdia parametrov spermií po kryokonzervácii.
V laboratóriu biologický materiál človeka podlieha primárnemu čisteniu, uvoľňuje sa zo semennej tekutiny. Zo zvyšných koncentrovaných spermií sa mikroskopickým vyšetrením izolujú len tie najlepšie bunky, ktoré sa umiestnia do živného média.
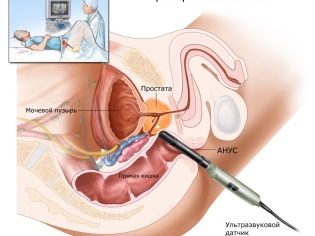
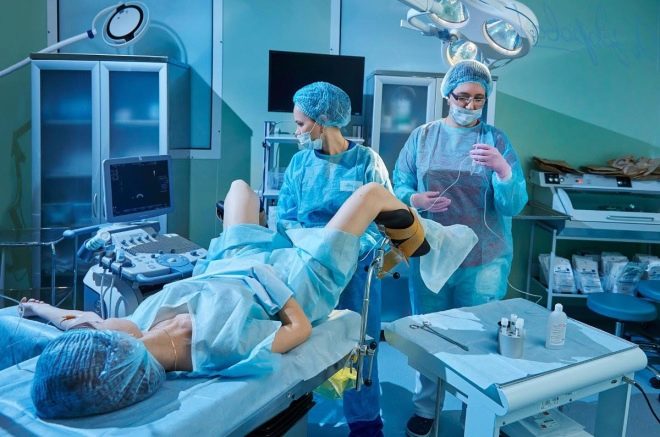
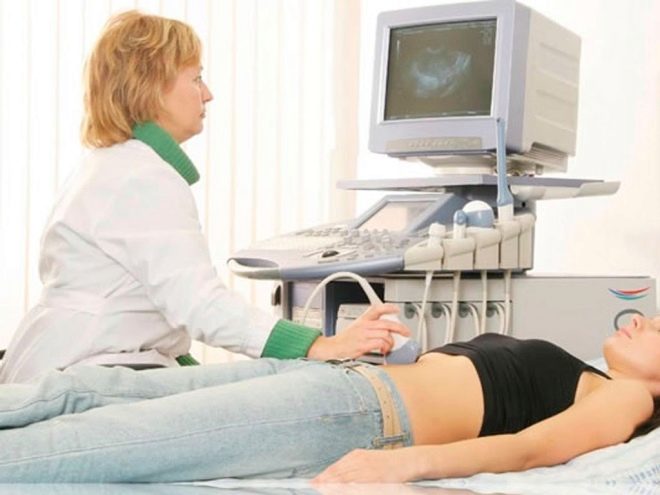
Žena dostane vaječníkovú punkciu, aby dostala vajíčka. Postup sa vykonáva v celkovej anestézii, ktorá sa podáva intravenózne. Použitím dlhej, tenkej ihly, ultrazvukom riadená aspiračná metóda robí punkciu cez vagínu, vytiahne ihlu na zrelé folikuly a vytiahne z nich tekutinu spolu s oocytmi.
Pacient zostane na klinike niekoľko hodín, aby sa dostal z anestézie. Lekári sledujú jej stav.Odo dňa vpichu má predpísané progesterónové lieky, ktoré pomôžu pripraviť endometrium na implantáciu embryí.
Výsledné vajcia sa odosielajú do toho istého embryologického laboratória. Sú zbavené folikulárnej tekutiny, umyté, spočítané a kvalita materiálu je vyhodnotená. Najlepšie a životaschopné vajcia sú povolené na oplodnenie.
Hnojenie a prenos
Po tom, ako lekár pomocou mikromanipulátora prenesie vybrané spermie do vajíčok, začína pozorovacie obdobie. Ak všetko šlo dobre, po asi 16 hodinách, prvé zmeny sú zaznamenané na mikroskopickej úrovni a po dni môže embryológ presne zistiť, koľko embryí bolo získaných.
Kultivácia embrya trvá 2 až 6 dní - záleží na protokole a individuálnych odporúčaniach. Potom sa rozhodne preniesť embryo do maternice ženy. Tento postup je rýchly, nedáva pacientovi žiadne nepríjemné pocity. Tenký katéter sa naleje do dutiny maternice malým množstvom živného média s vopred určeným počtom embryí.
Na jednej strane väčší počet embryí zvyšuje pravdepodobnosť tehotenstva, ale na druhej strane vytvára riziko viacpočetného tehotenstva a nie každý pár súhlasí s trojčatami alebo dvojčatami. Bioetika odporúča, aby lekári vybrali optimálny počet embryí a presvedčili svojich pacientov, aby ju neprekročili - v Rusku sú 2-3 embryá.
Resekcia (odstránenie „extra“ embryí po implantácii) vytvára pre mnoho párov morálne problémy a väčšina svetových náboženstiev ho považuje za potrat.
Po prenose sa odporúča obmedziť motorickú aktivitu. Žena dostane práceneschopnosť a môže s čistým svedomím stráviť niekoľko dní v posteli.
Čakanie trvá 14 dní po prevode, potom žena môže urobiť krvný test na hCG, aby zistila, či sa tehotenstvo vyskytlo. O týždeň neskôr môžete urobiť prvý ultrazvuk na potvrdenie a posúdenie stavu maternice, vaječníkov a embryí.
účinnosť
Účinnosť oplodnenia in vitro s použitím ICSI v protokole zvyšuje pravdepodobnosť tehotenstva. Ak konvenčné IVF končí v tehotenstve iba v 35-45% prípadov, miera úspešnosti po intracytoplazmatickej injekcii spermií je o niečo vyššia - na úrovni 50-55%.
Embryá po ICSI rozvíjať viac úspešne, pretože spermie pre oplodnenie sa používa bez zveličenia selektívne. V 85% prípadov úspešného tehotenstva nesie žena úplne zdravé dieťa. Žiaľ, percento neúspešného ukončenia tehotenstva a komplikácií počas tehotenstva po ICSI sa nelíši od rovnakého ukazovateľa po zvyčajnom IVF - 20% tehotných žien stráca svoje deti v raných štádiách z rôznych dôvodov - potrat, nerozvinuté tehotenstvo, mimomaternicové tehotenstvo.
Budúci rodičia by to mali vedieť ICSI nezaručuje úplnú absenciu vrodených abnormalít plodu, pretože na rozdiel od prirodzeného oplodnenia, ku ktorému dochádza niekoľko hodín po ovulácii, s ICSI, neexistuje prirodzený výber.
S prirodzeným poňatím sa spermie „odoberajú“ v každom štádiu prechodu genitálneho traktu, keď sa snažia preraziť membránu vajíčok. Počas ICSI neexistuje takýto výber, a preto pravdepodobnosť, že dieťa bude mať patologické stavy, stále existuje.
Mnohí lekári a vedci sú presvedčení, že dieťa, ktoré ICSI vníma, má väčšiu pravdepodobnosť, že zdedí choroby rodičov, čo im neumožnilo otehotnieť dieťa. Ak príroda nezabezpečila, aby sa pár rozmnožil, chráni ľudstvo pred narodením chorých jedincov. Samotná metóda s tým nemá nič spoločné. Toto je len pokus ľudí „oklamať“ povahu, prinútiť ju zmeniť svoje rozhodnutie.
To je dôvod, prečo pár pred ICSI, je vhodné navštíviť genetik, aby testy na kompatibilitu a karyotyping.
Ak má lekár údaje o dedičných ochoreniach, po kultivácii embryí tiež odporučí preimplantačnú diagnostiku, aby urobil „skríning“ embryí, ktoré zdedili ochorenie, a vložil do maternice len zdravé embryá.
Výhody a nevýhody
Príprava na IVF s ICSI je identická s obvyklou prípravou na oplodnenie in vitro, pár nebude musieť robiť nič zvláštne a to je prvé plus. Nepochybnú výhodu metódy možno považovať za zvýšenú pravdepodobnosť úspešného tehotenstva. Nevýhodou však je, že pravdepodobnosť o niečo vyššia ako 50-55% nezaručuje dvojici, že sa v súčasnom protokole môžu stať budúcimi rodičmi.
Medzi výhody patrí pokročilé funkcie, ktoré dávajú metódu párov. Ide o vek žien (v prípade potreby nad 40 a dokonca 45 rokov), možnosť in vitro fertilizácie HIV u človeka bez rizika infekcie pre nenarodené dieťa a mnohých ďalších situácií, z ktorých je ťažké nájsť primeranú cestu von použitím iných metód.
Zjavnou nevýhodou sú náklady na postup, je veľmi vysoká. Ak nemôžete otehotnieť prvýkrát, peniaze páru sa nevrátia a nasledujúci protokol sa bude musieť zaplatiť znova za plnú cenu.
Niekedy sa táto metóda vôbec nedá použiť - kontraindikované je množstvo somatických a psychických ochorení, nádorov, zápalových ochorení a vývojových defektov alebo posttraumatických zmien v maternici a vaječníkoch. Kontraindikácie od človeka neexistujú.
cena
ICSI v protokole vedie k nevyhnutnému a skôr hmatateľnému zvýšeniu nákladov IVF. Náklady ovplyvňujú vybraný región, konkrétne zdravotnícke zariadenie. V priemere sa náklady v dôsledku potreby vstrekovania spermií do cytoplazmatickej tekutiny oocytov zvyšujú o 50-125 tisíc rubľov.
Ak sa domnievame, že priemerná cena IVF v Rusku v roku 2018 je 140-250 tisíc rubľov, je ľahké vypočítať minimálne a maximálne náklady na rovnaký postup, ale s ICSI - 190-370 tisíc rubľov.
Nemali by ste veriť lákavé propagačné ponuky kliník, ktoré naznačujú na internete ceny ICSI a IMSI (výber najlepších spermií) do 15 tisíc rubľov. Je to zjavne reklamný krok, pretože v tomto prípade sa uvádzajú neúplné náklady. Po pridaní nákladov na lieky, reagencie a živné médiá sa výška preplácania zvýši na priemerné ruské hodnoty.
Cena je vysoká, neexistuje žiadna záruka úspechu - to je to, čo zastaví mnoho párov sa snaží otehotnieť dieťa touto metódou. Pre nich je dobrá správa - teraz je ICSI zaradený do programu štátnej podpory IVF. Môžete získať federálnu alebo regionálnu kvótu pre tento postup a bezplatne ju spravovať v rámci politiky OMS. Je pravda, že výška kvóty - 141 tisíc rubľov v roku 2018. Nesmie sa vzťahovať na úplné náklady protokolu. V tomto prípade bude musieť rozdiel platiť navyše.
recenzia
Prevažná je pozitívna spätná väzba o ICSI medzi väčšinou žien, ktoré sa rozhodnú zdieľať svoje vlastné skúsenosti s ostatnými v tematických fórach. Mnohým, aj po niekoľkých neúspešných pokusoch IVF, sa podarilo počať deti od prvého dňa po protokole s oplodnením metódou ICSI.
Iné recenzie, v ktorých ženy opisujú svoje dva, tri a viac neúspešné pokusy ICSI, však nemožno ignorovať. Existujú dokonca jednotlivé prehľady o patológiách plodu identifikovaných ako výsledok skríningu počas tehotenstva, ktoré ženy majú tendenciu „odpísať“ metódu ICSI, pretože kvalita spermií, dokonca aj tých najlepších z možností, ktoré embryológ má, zostáva veľmi žiaduca.
Ženy, ktoré nechcú pociťovať ťažký hormonálny stres, najmä po niekoľkých neúspešných stimulovaných IVF protokoloch, často súhlasia s ICSI v prirodzenom cykle.Pravdepodobnosť úspechu bez použitia hormónov je niekoľkokrát nižšia, pretože môžete dostať len 1 vajce (v najzriedkavejšom prípade dva). A nezaručuje, že oba budú vhodné pre postup, budú oplodnené a prenesené do maternice.
Najčastejšie ženy, ktoré majú šťastie a majú tehotenstvo po ICSI prišli tvrdia, že dve embryá boli zasadené - jeden bol oplodnený v Petriho miske pomocou obvyklej IVF metódy, a druhý bol oplodnený ICSI zvýšiť šance na úspešný nástup dlho očakávaný tehotenstva.
Ak lekári odporúčajú ICSI, skúsené ženy by si mali starostlivo vybrať kliniku a konkrétneho lekára. Nezabudnite si prečítať všetky dostupné informácie o špecialistovi s recenziami jeho pacientov.
Ak ich môžete kontaktovať osobne, nezabudnite to urobiť a chatovať. Pomôže vám to lepšie pripraviť sa na psychiku na nadchádzajúci postup a so správnym prístupom k lekárovi pre vaše budúce šťastie.
Ako postupuje ICSI, pozrite si ďalšie video.